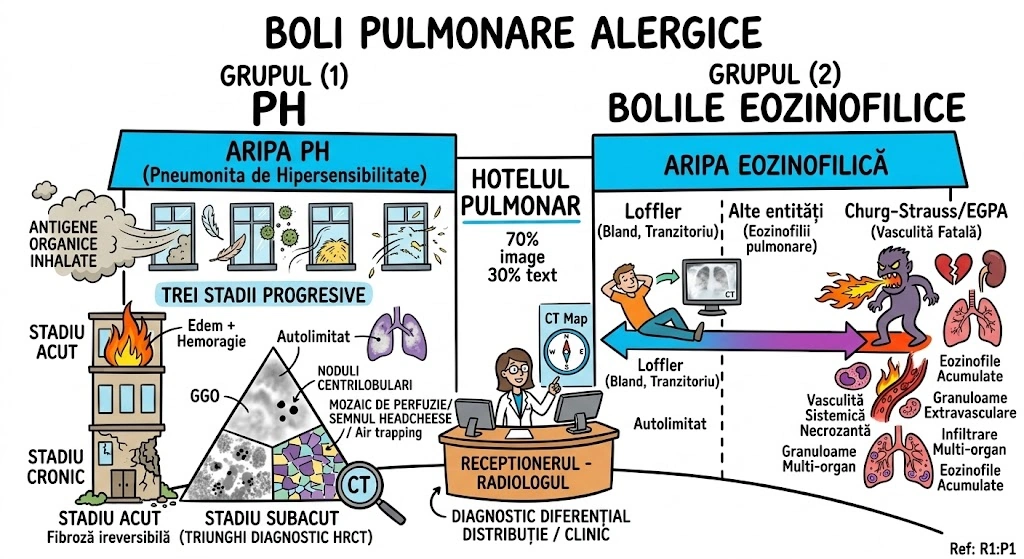
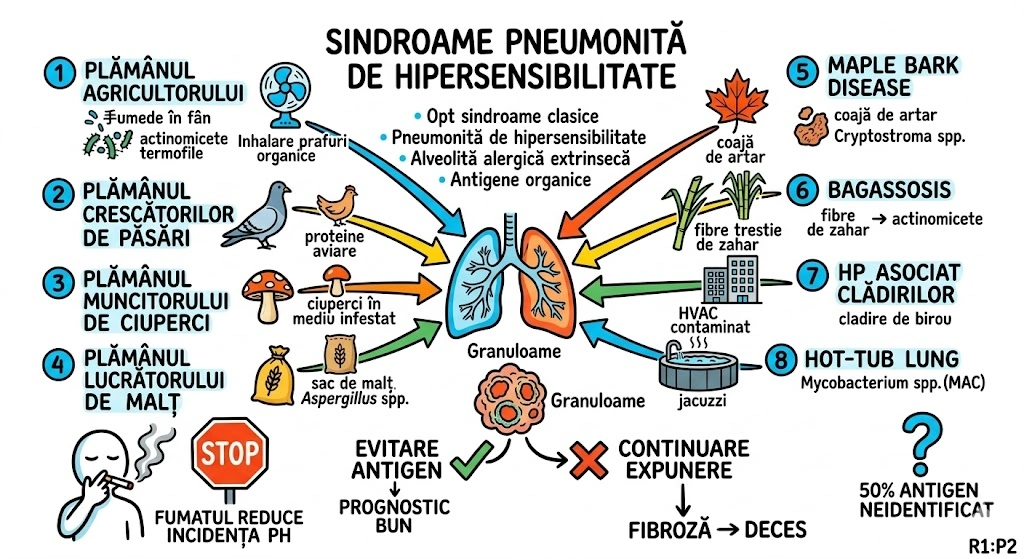
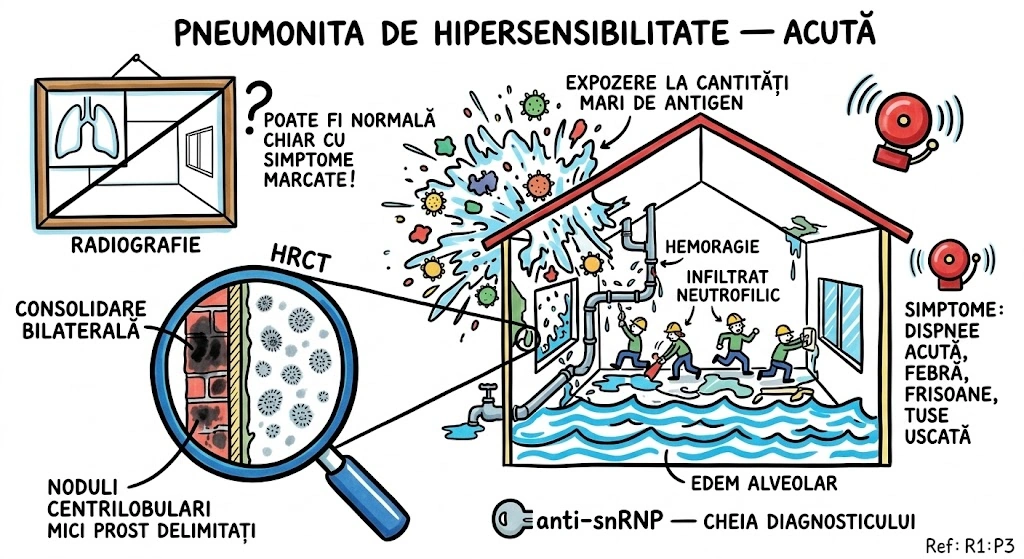
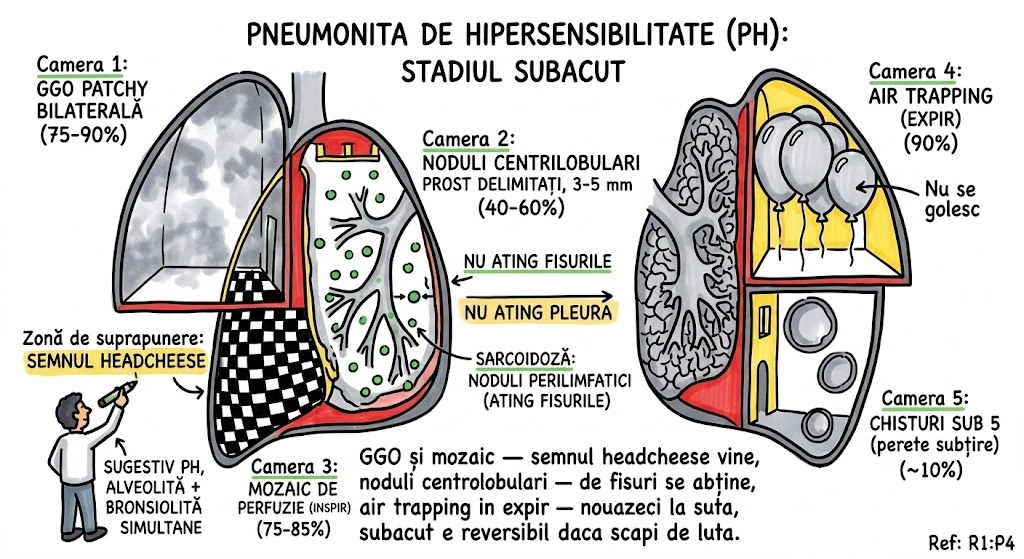
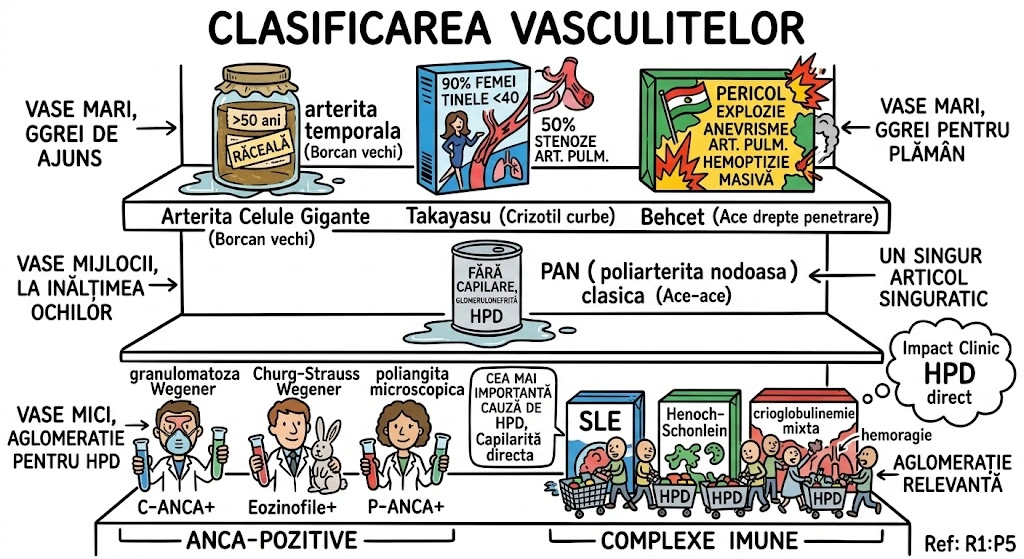
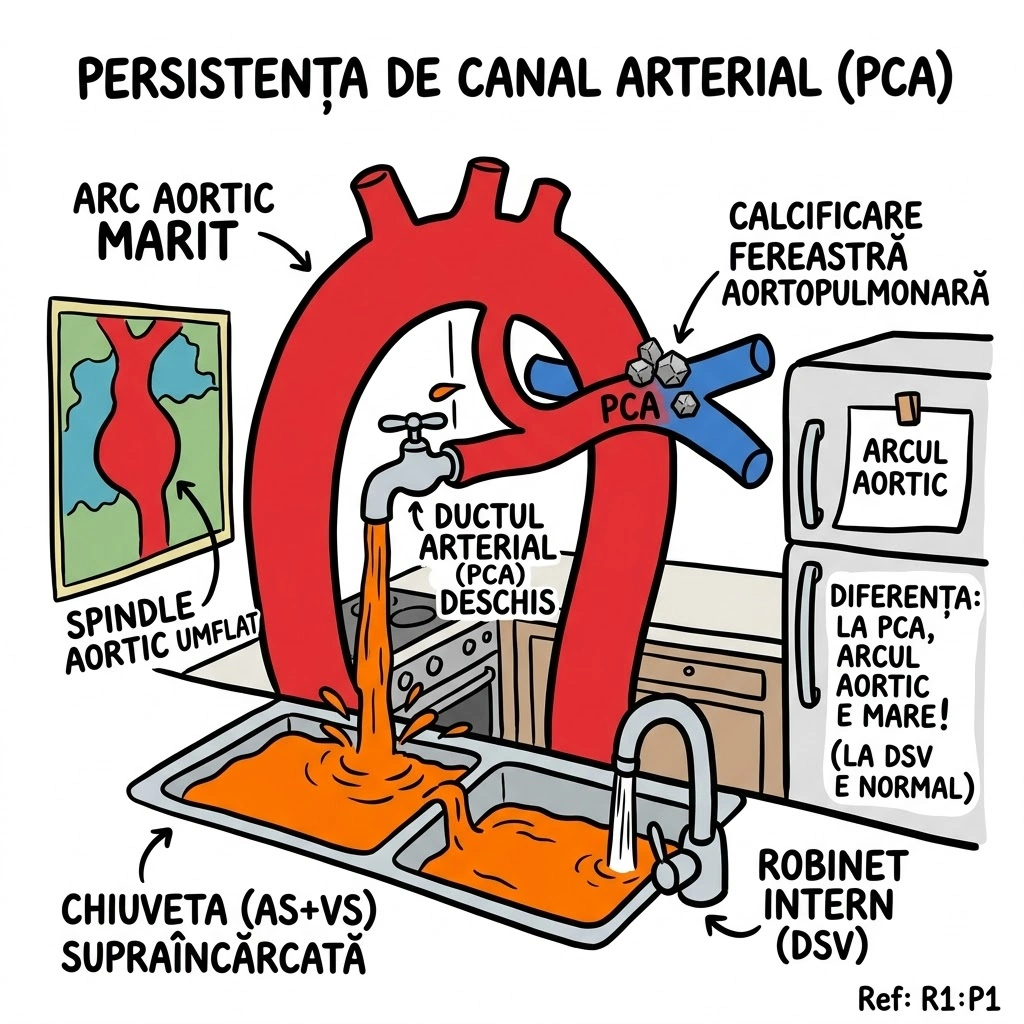
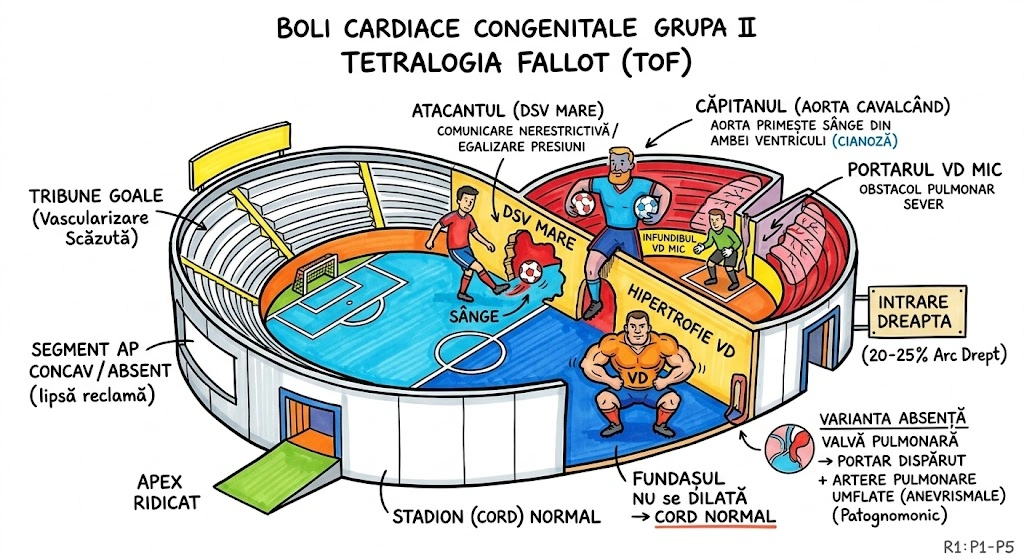
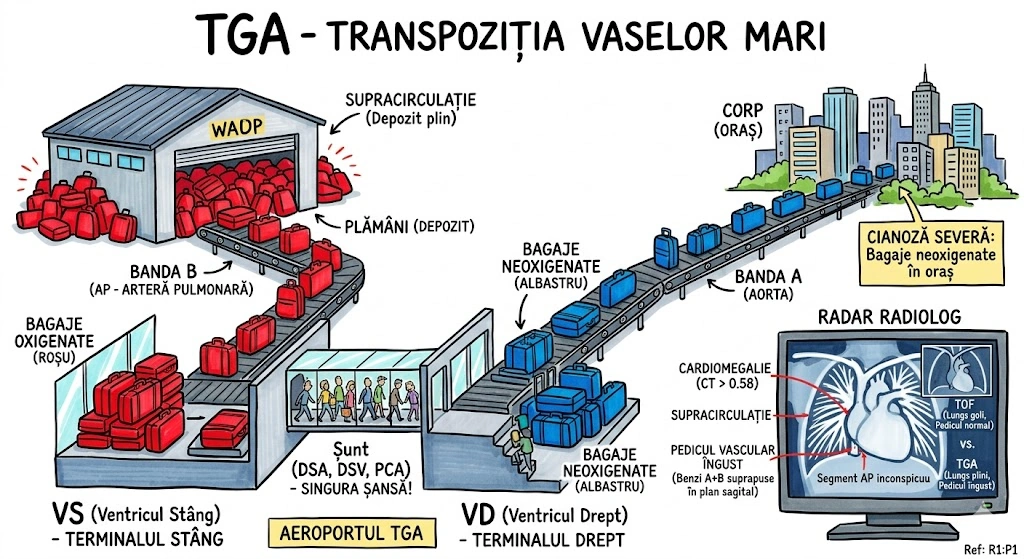
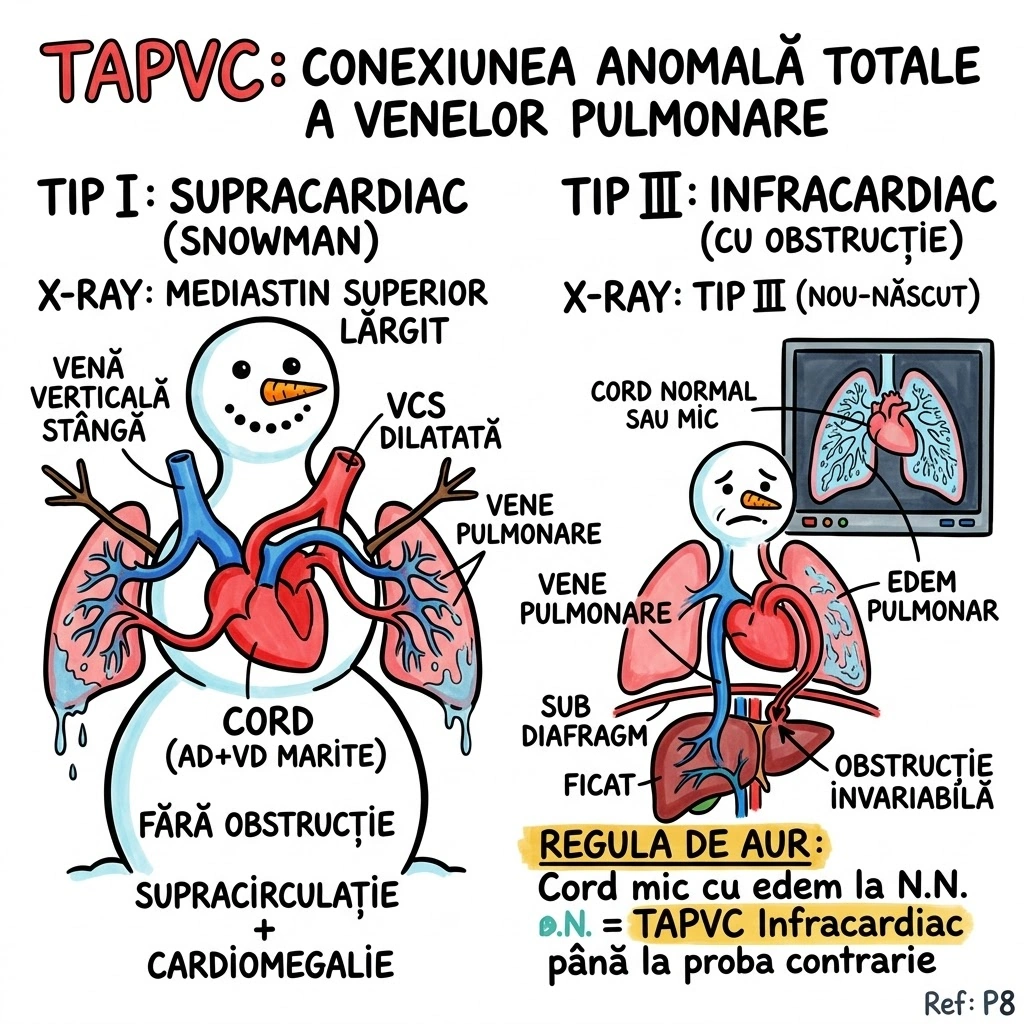
Leziuni Bronhopulmonare Congenitale
Ce Memoram: Capitolul acopera anomaliile congenitale ale bronsiilor, plamanilor si vascularizatiei pulmonare — "greselile de fabrica" din dezvoltarea fetala. Instrumentele de detectie: radiografie conventionala si CT (axial, spiral, HRCT). Anomaliile aortei si marilor vase sunt trimise la Capitolul 35.
Capitolul descrie anomaliile congenitale ale bronsiilor, plamanilor si vascularizatiei pulmonare, cu accent pe aspectele imagistice caracteristice la radiografia conventionala (plain film) si tomografia computerizata (CT). Modalitatile imagistice acoperite: radiografie conventionala, CT axial si reconstructii coronale/sagitale, CT spiral multislice (MSCT), CT de inalta rezolutie (HRCT), angiografie pulmonara si IRM. Anomaliile congenitale ale aortei si marilor vase sunt tratate separat in Capitolul 35. Tipul documentului: capitol de manual de imagistica toracica cu prezentare tehnica si educationala.
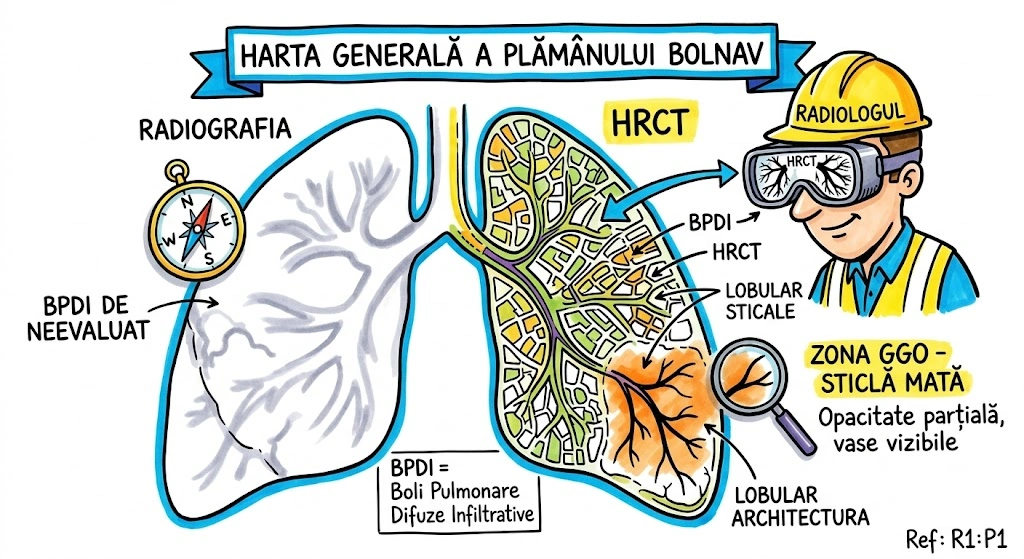
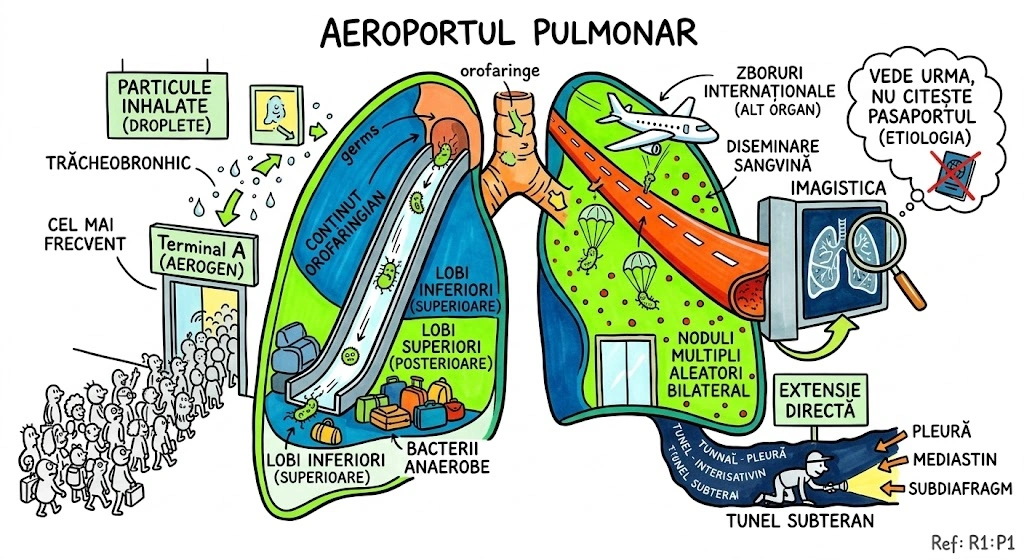
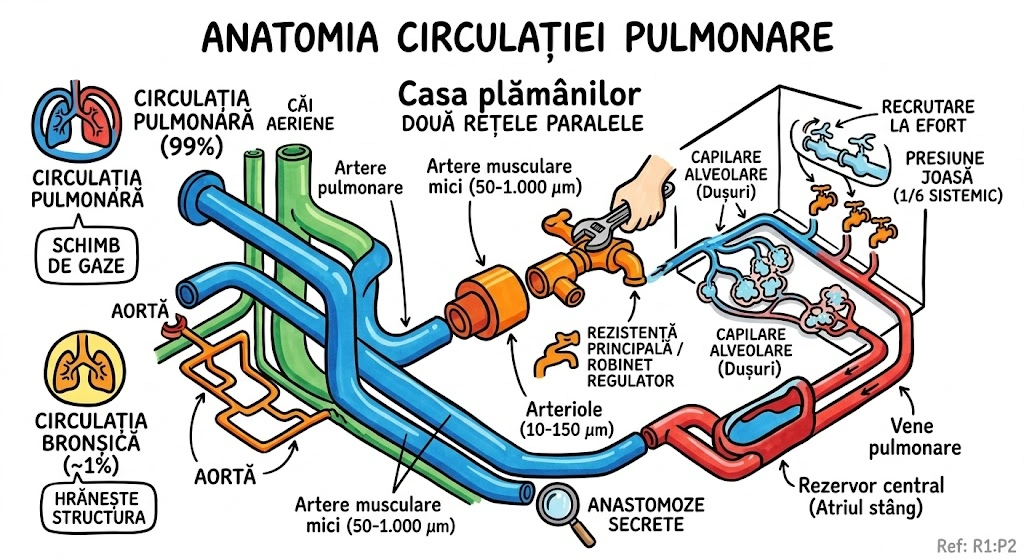
Imaginati-va plamanul ca un continent cu trei regiuni majore, fiecare cu propriile defecte de constructie. Regiunea 1 — Drumurile (bronsiile): pot fi blocate, suplimentare sau simetrice gresit. Regiunea 2 — Teritoriul (parenchimul): poate fi absent, suprainflatat, chistic sau dezorganizat. Regiunea 3 — Raurile (vasele): pot lipsi complet, pot fi deviate sau pot comunica anormal. Radiografia si CT-ul sunt satelitii care fotografiaza harta de sus. Fiecare regiune are un capitol de urbanism propriu in aceasta carte.
Primaria Congenitala a Toracelui deschide sedinta de urbanism: "Avem trei cartiere cu probleme." Cartierul Bronsic — drumuri construite gresit: unele ies din trahee cand nu ar trebui, altele merg spre cord ca un GPS defect. Cartierul Parenchimatos — terenuri virane (agenezie), bule de aer (emfizem lobar), chisturi ca niste garaje subterane uitate. Cartierul Vascular — conducte lipsa, scurgeri (MAV), devieri catre canalizarea gresita (drenaj anomal). Inspectorii de urbanism (radiolog + CT) sunt chemati. Aorta? "Nu e in jurisdictia noastra. Dosar transferat la Capitolul 35."
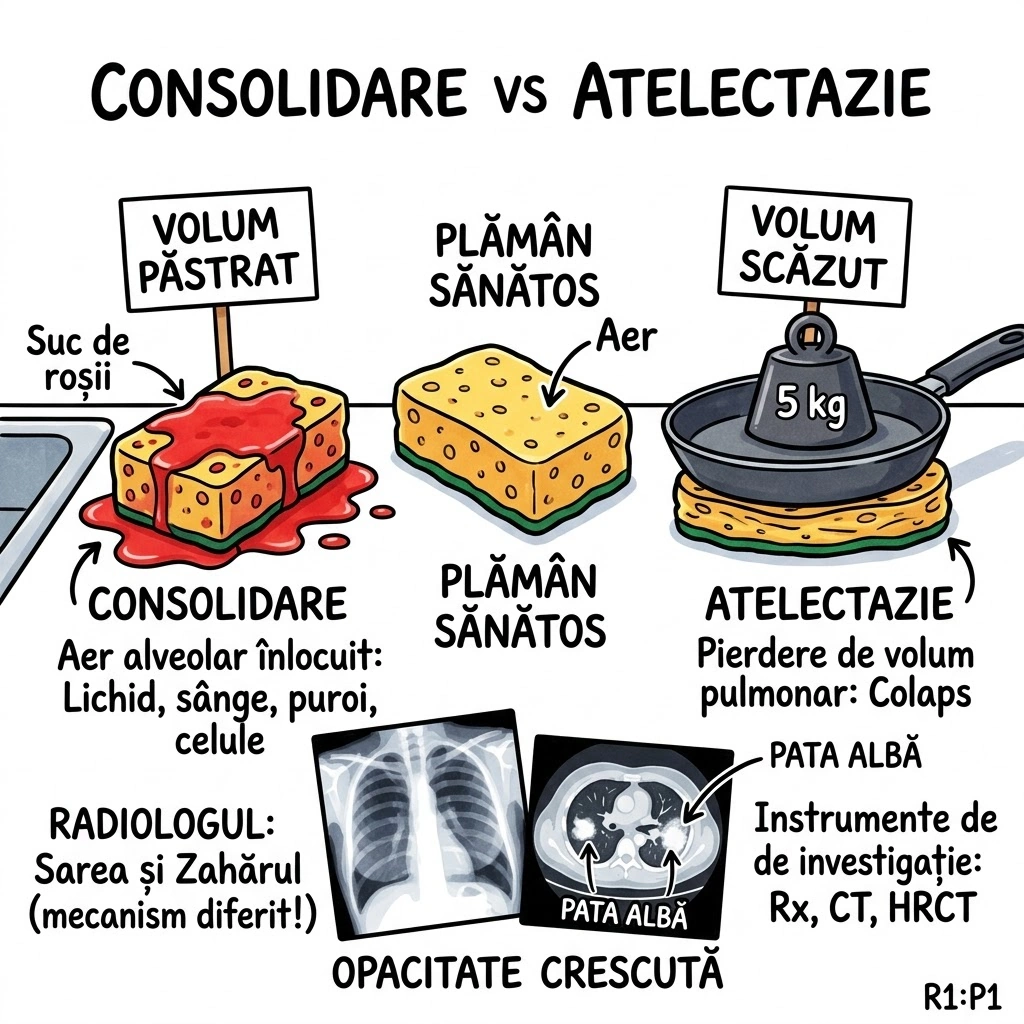
🥊 Ringul Comparatiilor: Anomaliile congenitale pulmonare sunt ca defectele de constructie descoperite la receptia unui bloc nou — unele sunt cosmetice si nu le observi niciodata (variatiile subsegmentare bronhice), altele sunt structurale si pun intreaga cladire in pericol (agenezia pulmonara). Diferenta: blocul nou are garantie si remedieri. Plamanul nu vine cu politia de returnare.
defecte din fabrica, nu reparatoare,
CT-ul si radiografia le vad clar,
aorta e in alt capitol — pe alt altar.
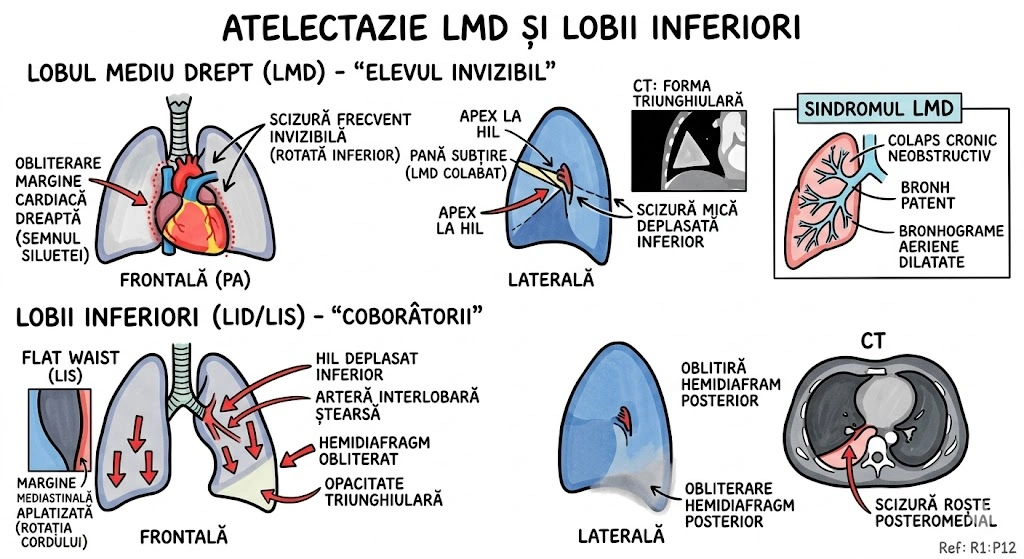
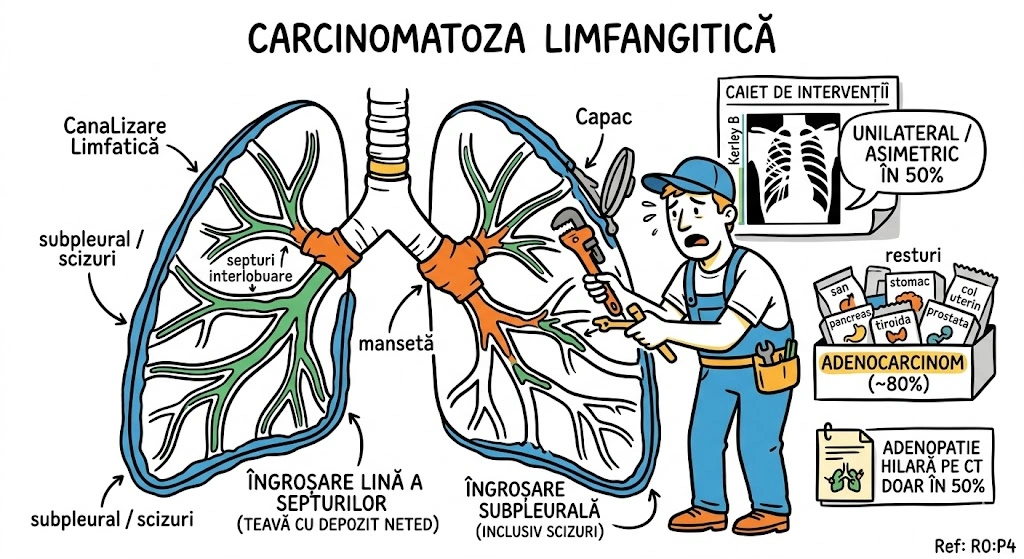
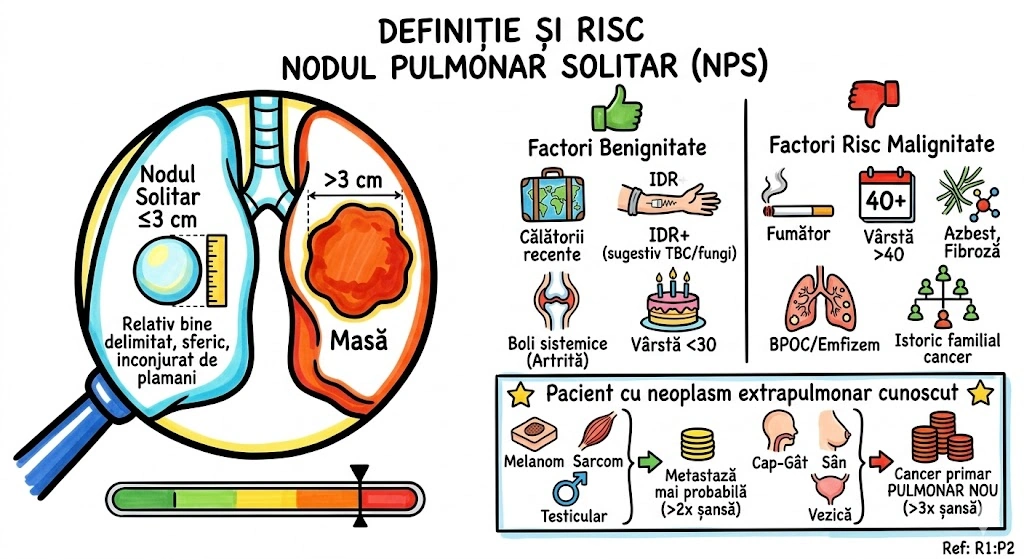
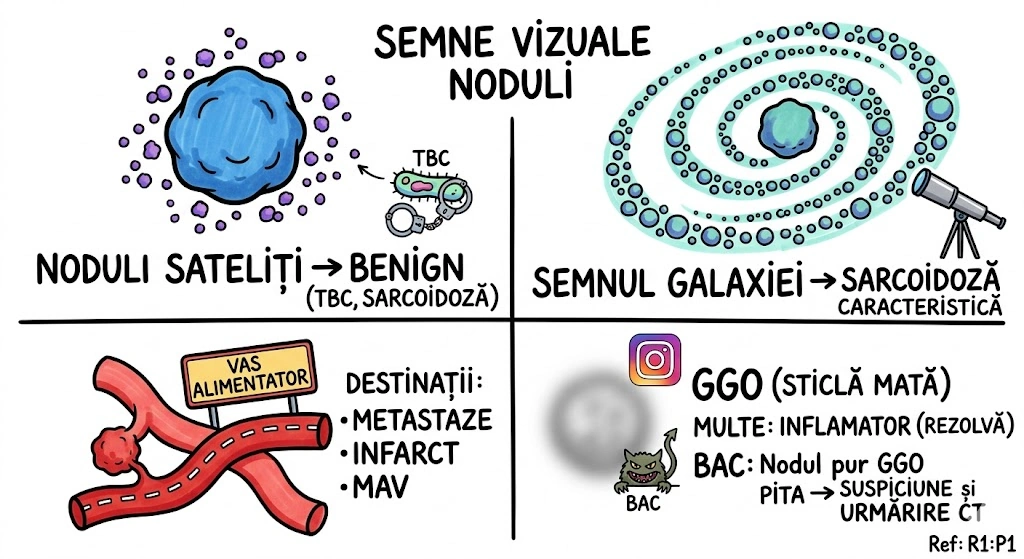
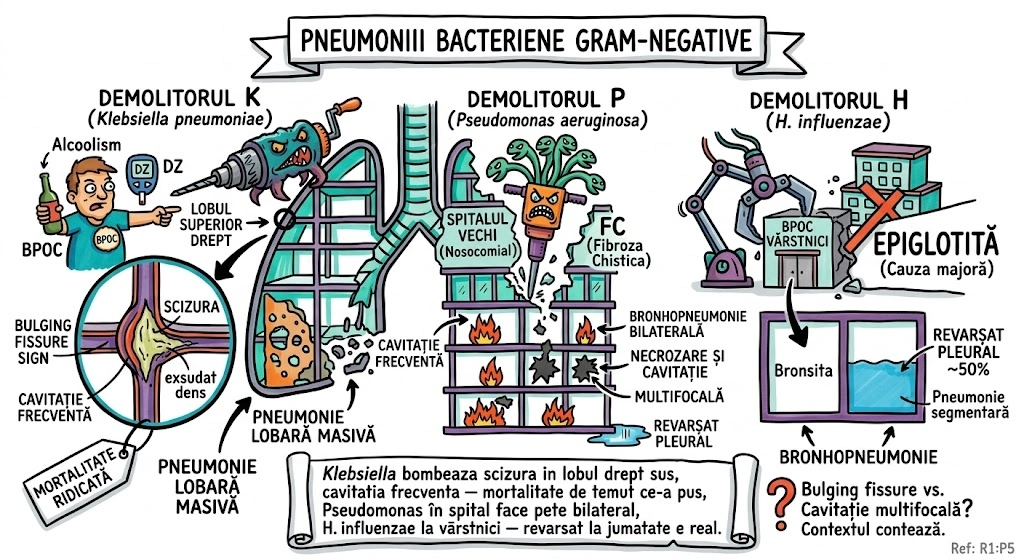
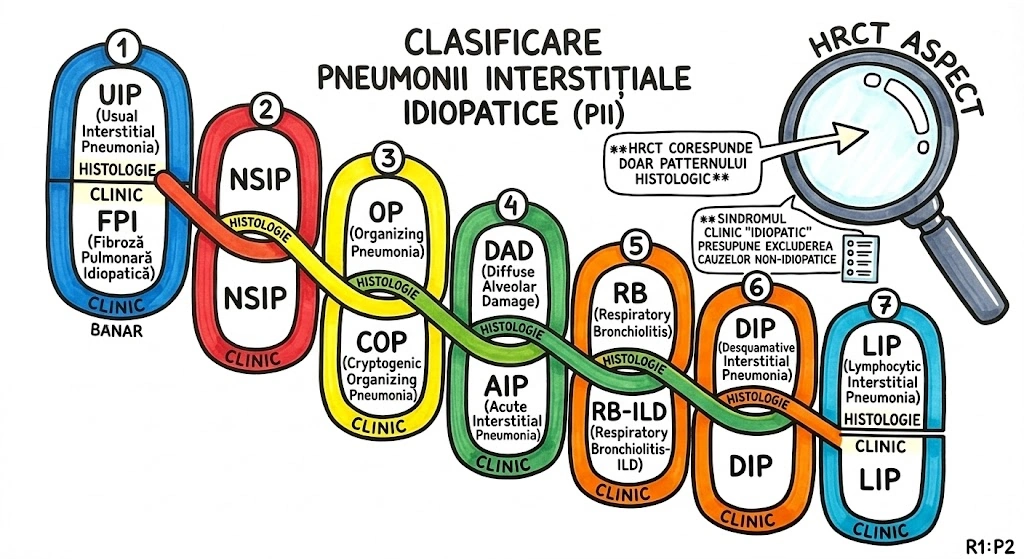
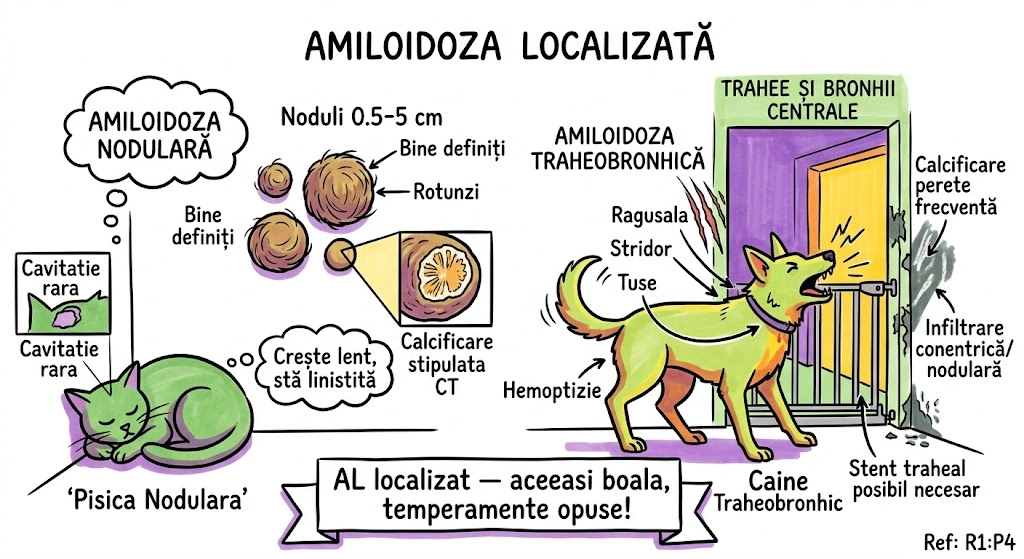
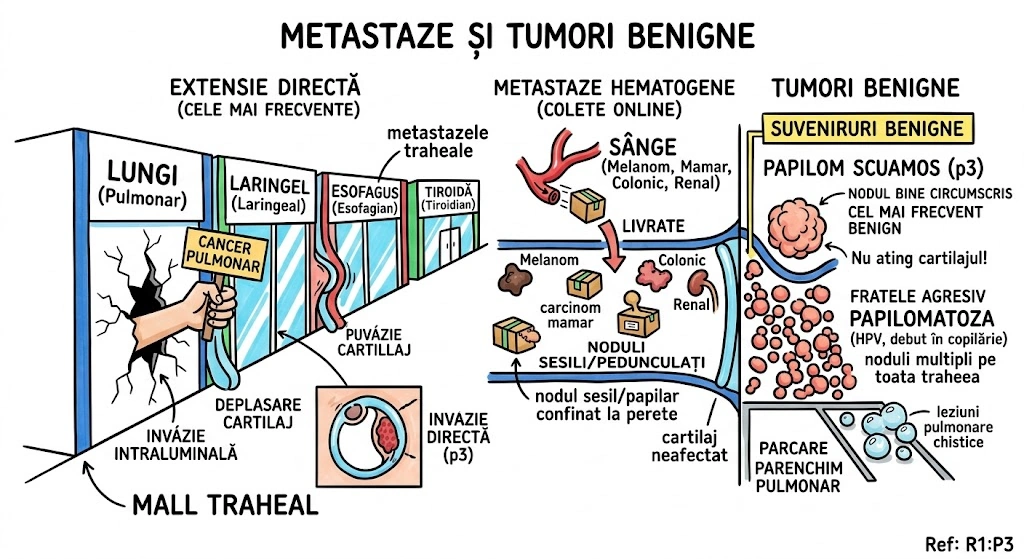
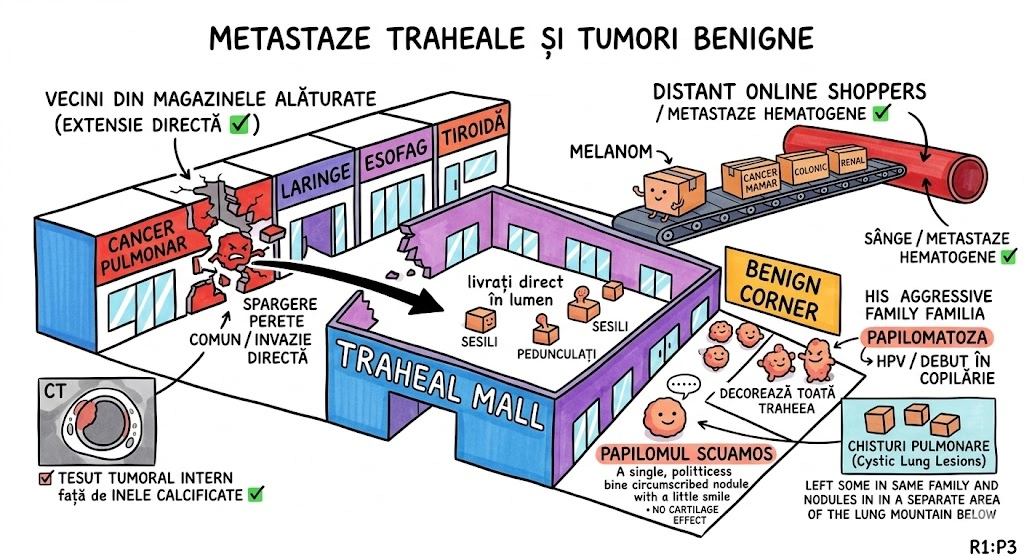
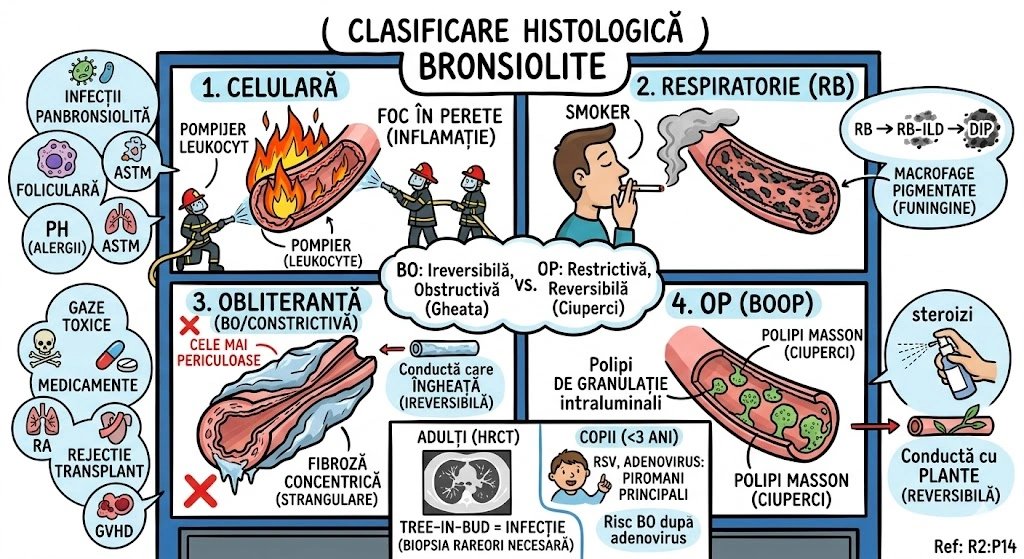
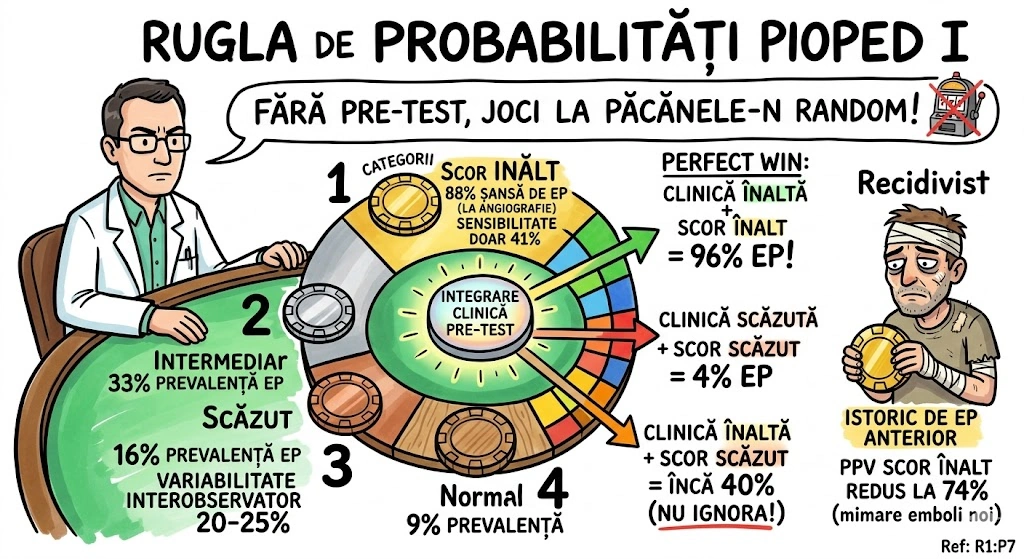
Ce Memoram: Trei anomalii bronsice cu incidenta de 0,1%: (1) Bronsul Traheal ("pig bronchus") — ia nastere din peretele traheal drept la ≤2 cm de bifurcatia traheala, alimenteaza apicalul lobului superior drept; (2) BCA — din bronsul intermediar, merge inferior si medial spre cord, de regula descoperire incidentala; (3) Izomerismul Bronsic — simetrie bilaterala, bilateral drept = asplenie, bilateral stang = polisplenie.
Bronsul Traheal (Tracheal Bronchus): incidenta ~0,1%; ia nastere din peretele traheal drept, la sau in interval de 2 cm fata de bifurcatia traheala; alimenteaza de regula segmentul apical al lobului superior drept; complicatii: infectii recurente sau bronsectazie; semn asociat: arcul azigos se vede deasupra bronsului traheal; sinonim: "pig bronchus" / "bronchus suis". Bronsul Cardiac Accesoriu (Accessory Cardiac Bronchus): incidenta ~0,1%; origine din peretele medial al bronsului intermediar sau al bronsului lobului inferior drept; directie inferior si medial, spre mediastin sau cord; de regula descoperire incidentala; ocazional infectie cronica sau hemoptizie. Izomerismul Bronsic: simetrie bilaterala a bronsiilor si lobilor pulmonari; anatomie bilateral dreapta → asociat cu asplenie; anatomie bilateral stanga → asociat cu polisplenie; frecvent asociat cu cardiopatii congenitale.
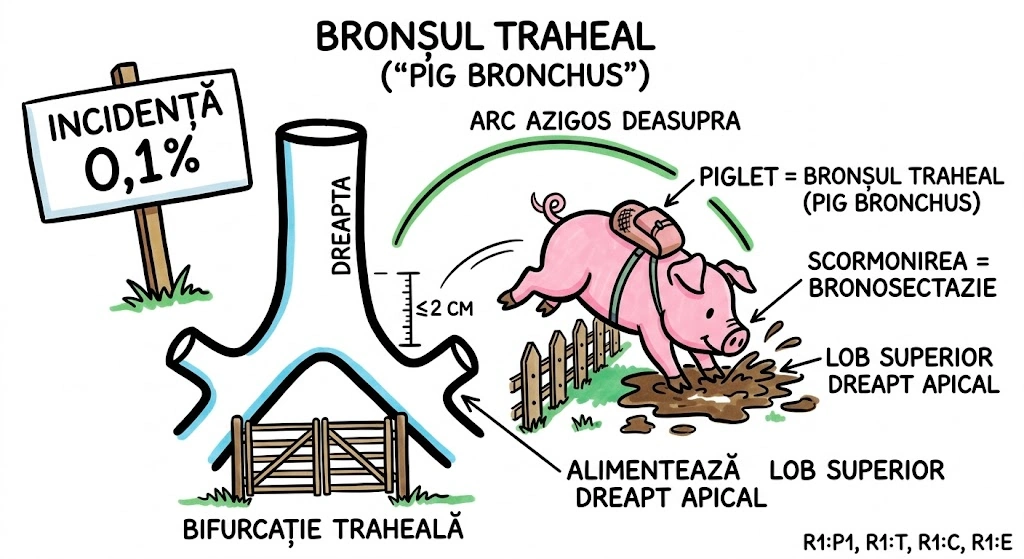
Trei animale scapate din ferma congenitala, fiecare cu personalitatea sa. Purcelul (Bronsul Traheal) — chiar se numeste "pig bronchus" in literatura. A sarit gardul la 2 cm de poarta (bifurcatia traheala) si s-a instalat pe peretele drept al traheei. Alimenteaza apicalul lobului superior drept. Arcul azigos se vede deasupra lui ca un gard de referinta. Cand se infecteaza, face bronsectazie — purcelul a scormonit prea mult. Catelul (BCA) — pleaca din bronsul intermediar si fuge inferior si medial, spre cord, ca un catel care fuge spre inima stapanului. De regula nu face nimic — descoperire incidentala. Gemenii (Izomerismul) — doi frati identici: daca amandoi sunt "drepti" → splina lipseste complet (asplenie); daca amandoi sunt "stangi" → au mai multe spline (polisplenie). Gemenii vin frecvent cu cardiopatii congenitale.
Ferma Congenitala a Bronsiilor — trei animale au evadat. Purcelul ("pig bronchus") a sarit gardul la 2 cm de poarta si s-a asezat pe peretele traheal drept — 0,1% din populatie are acest purcel, iar el alimenteaza apicalul lobului superior drept. Cand se infecteaza, face bronsectazie — purcelul scormoneste pana se strica toata gradina. Catelul (bronsul cardiac) a fugit din bronsul intermediar spre cord, tiptil, pe directie infero-mediala. Nimeni nu l-a observat — descoperire incidentala la CT. Rar, latra (hemoptizie). Gemenii (izomerismul) s-au nascut identici cand ar fi trebuit sa fie oglinditi: doi "drepti" = asplenie, doi "stangi" = polisplenie.
🥊 Ringul Comparatiilor: Bronsul traheal e ca un gard viu plantat in locul gresit la marginea curtii — nu deranjeaza pe nimeni pana creste prea mult si se infecteaza, moment in care trebuie tuns sau extirpat. Bronsul cardiac e ca o extensie de casa facuta fara autorizatie. Izomerismul e ca doua camere de hotel identice in loc de oglindite — functioneaza aparent, dar toata instalatia sanitara (cardiaca) este aranjata gresit.
zero virgula unu la suta — aspect,
cardiac accesoriu fuge spre cord,
izomerism — gemeni fara acord.
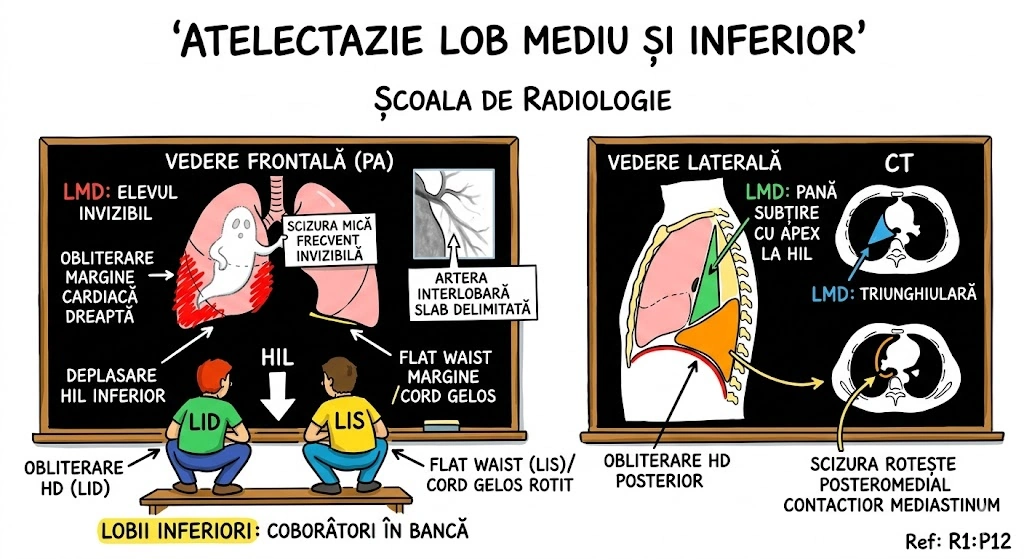
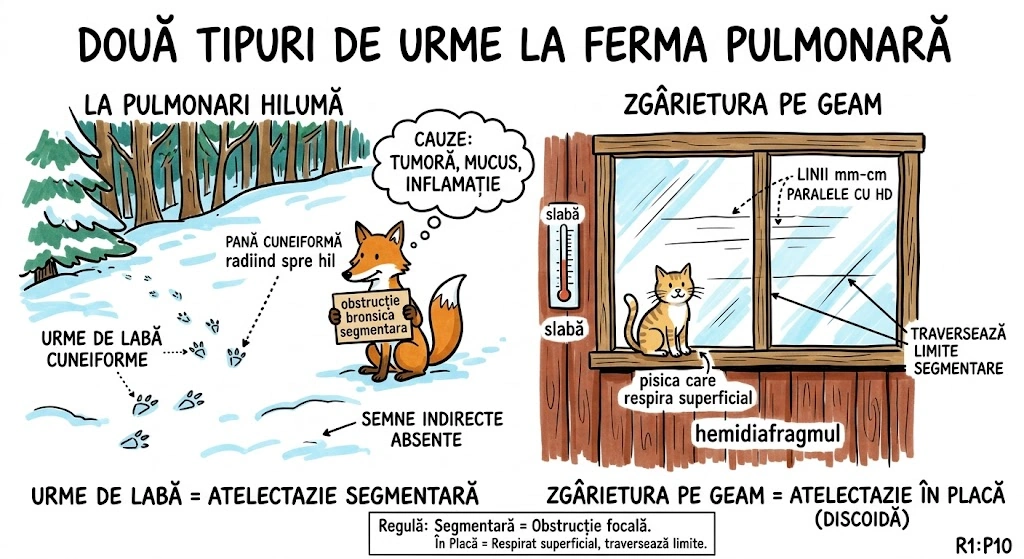
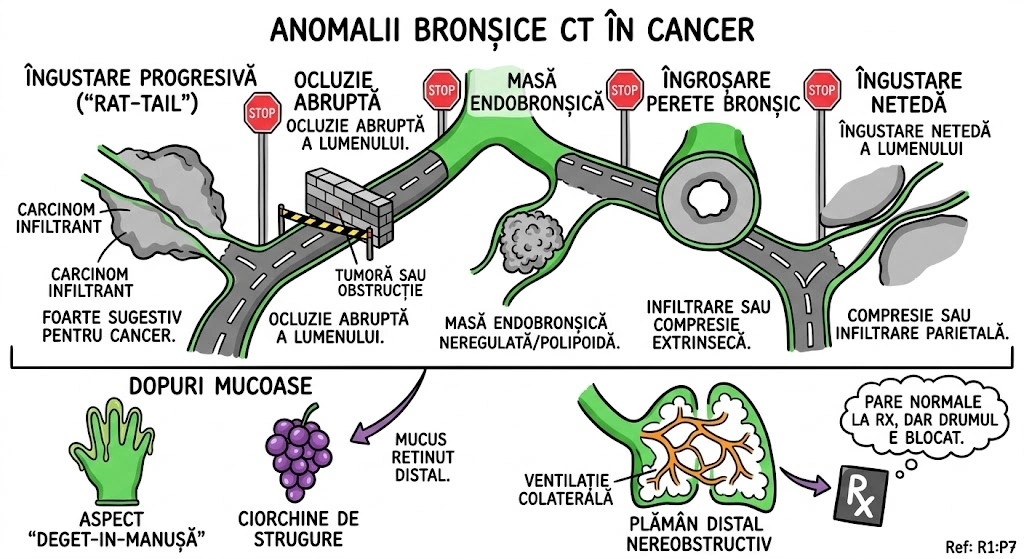
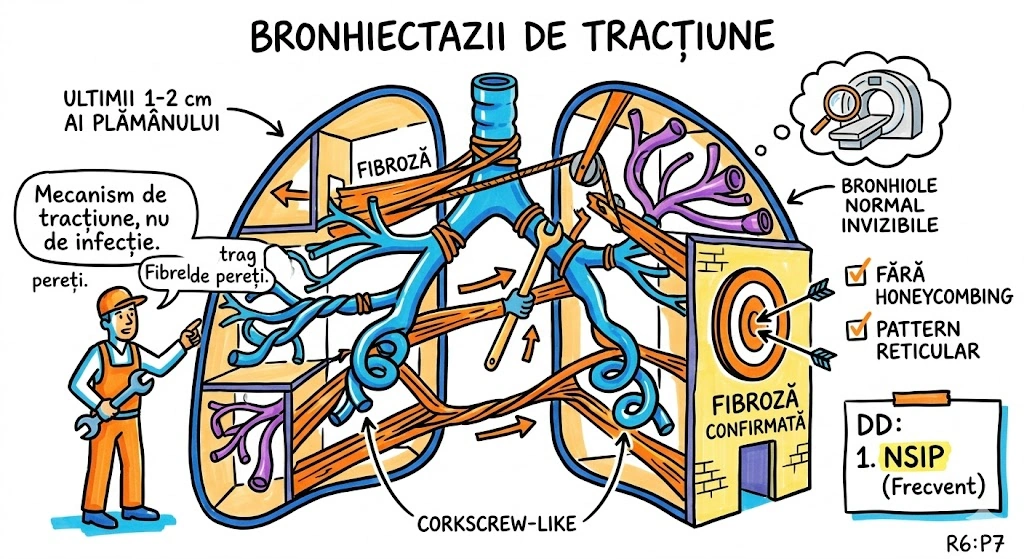
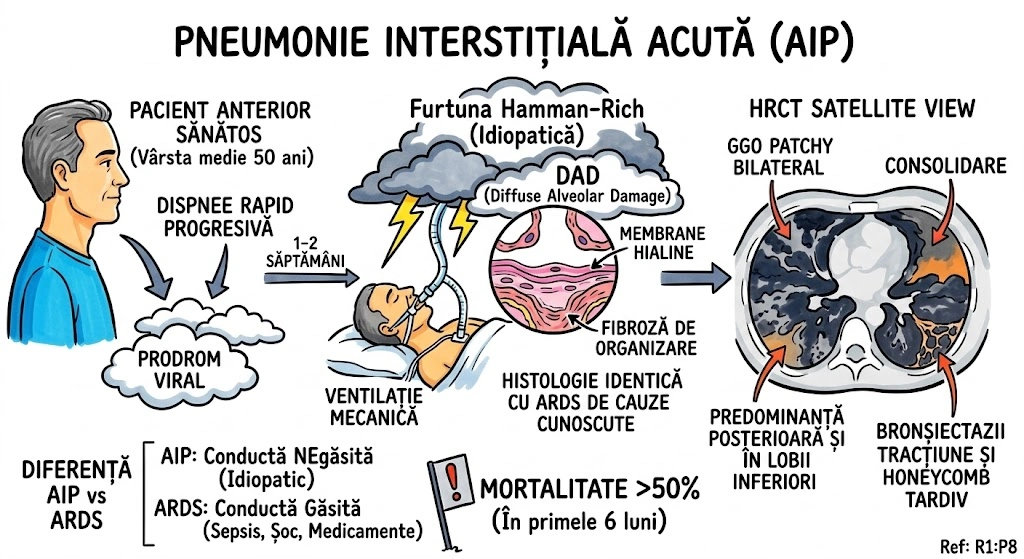
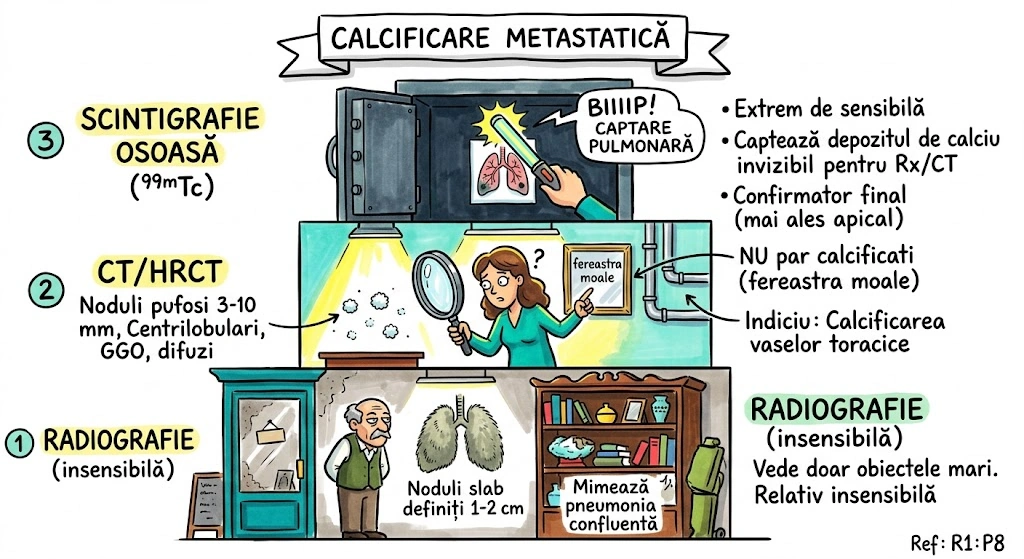
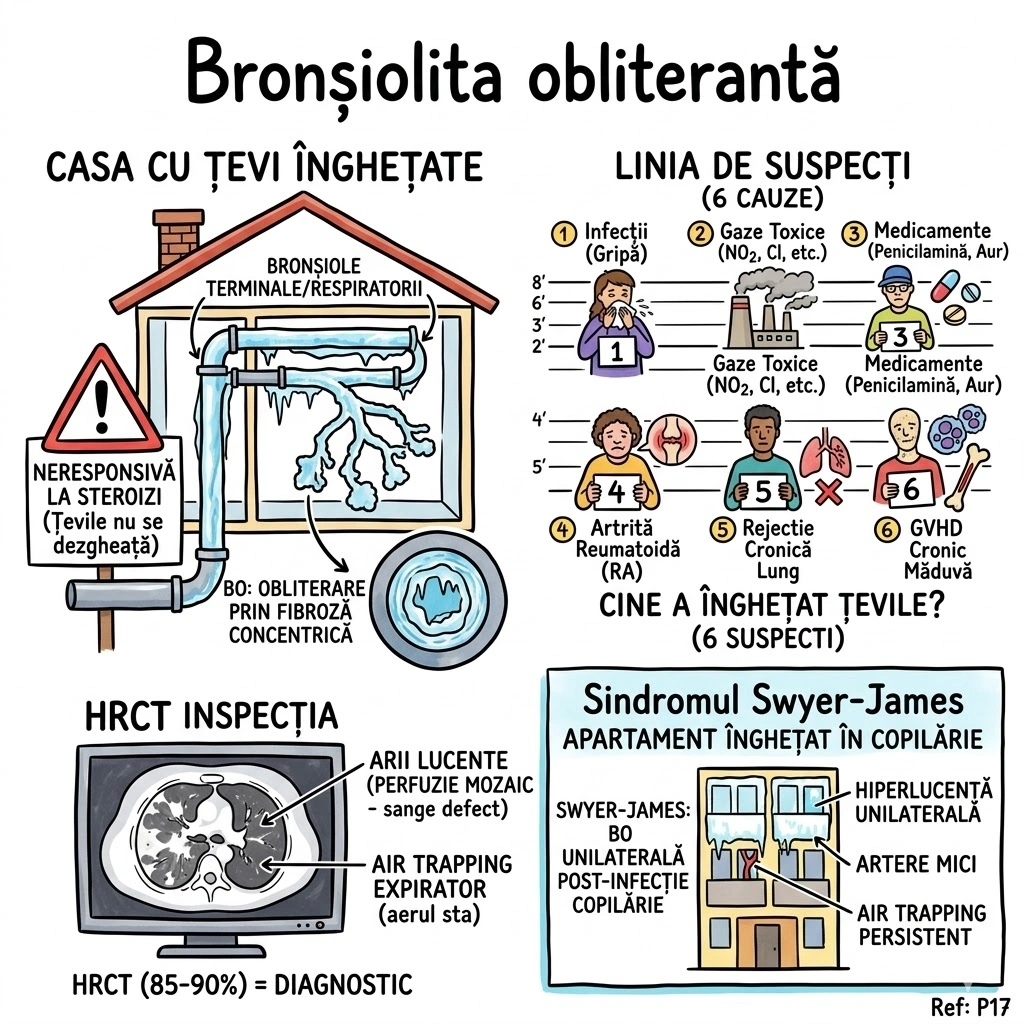
Ce Memoram: Atrezia bronsica = ingustare/obliterare congenitala a unui brons. Cel mai frecvent: lobul superior stang. Semn CT principal: dop mucos (80% din cazuri) + hiperlucenta distala cu hipovascularizatie (90%). Volumul segmentului afectat e crescut — deviaza mediastinul. Descoperire incidentala la adulti. Diagnostic diferential obligatoriu: tumoare obstructiva.
Atrezia bronsica (Bronchial Atresia): defect de dezvoltare caracterizat prin ingustare locala sau obliterare a unui brons lobar, segmentar sau subsegmentar. Distributie: cel mai frecvent lobul superior stang, urmat de lobul superior drept, lobul mediu drept, lobii inferiori (frecventa descrescatoare). De regula descoperit incidental la adulti. Fiziopatologie: plamanul distal de obstructie ramane aerat prin ventilatie colaterala; in 90% din cazuri air trapping cu hiperlucenta si hipovascularizatie; volumul lobului/segmentului afectat este crescut cu deviere mediastinala sau a scizurii; in 80% din cazuri mucus acumulat in bronsii dilatate distal formeaza dop mucos (mucous plug / mucocele) cu aspect tubular, ramificat sau ovoid si atenuare redusa. Aspecte CT: hiperlucenta + hipovascularizatie, crestere de volum, dop mucos cu atenuare scazuta, air trapping clar vizibil pe CT expirator. Diagnostic diferential: tumoare obstructiva — bronhoscopia necesara pentru excludere (Consens Expert).
Imaginati-va un drum national blocat de o bariera de constructii — nimeni nu a terminat vreodata santierul. In spatele barierei, se acumuleaza gunoaie (dopul mucos — 80% din cazuri). Zona de dincolo de bariera e goala si ciudat de curata (hiperlucenta cu hipovascularizatie — 90%). Dar aerul tot intra pe drumuri secundare (ventilatie colaterala) — asa ca zona nu e complet moarta, ci suprainflatata. Volumul crescut al zonei izolate impinge imprejurimile (deviere mediastinala). Drumul blocat e mereu pe autostrada stanga (lobul superior stang — cel mai frecvent). Diagnosticul? Descoperire incidentala la adulti. Dar inspectorul (pneumologul) trebuie sa verifice: "E un santier abandonat sau cineva a pus bariera intentionat?" — exclude tumoare obstructiva prin bronhoscopie.
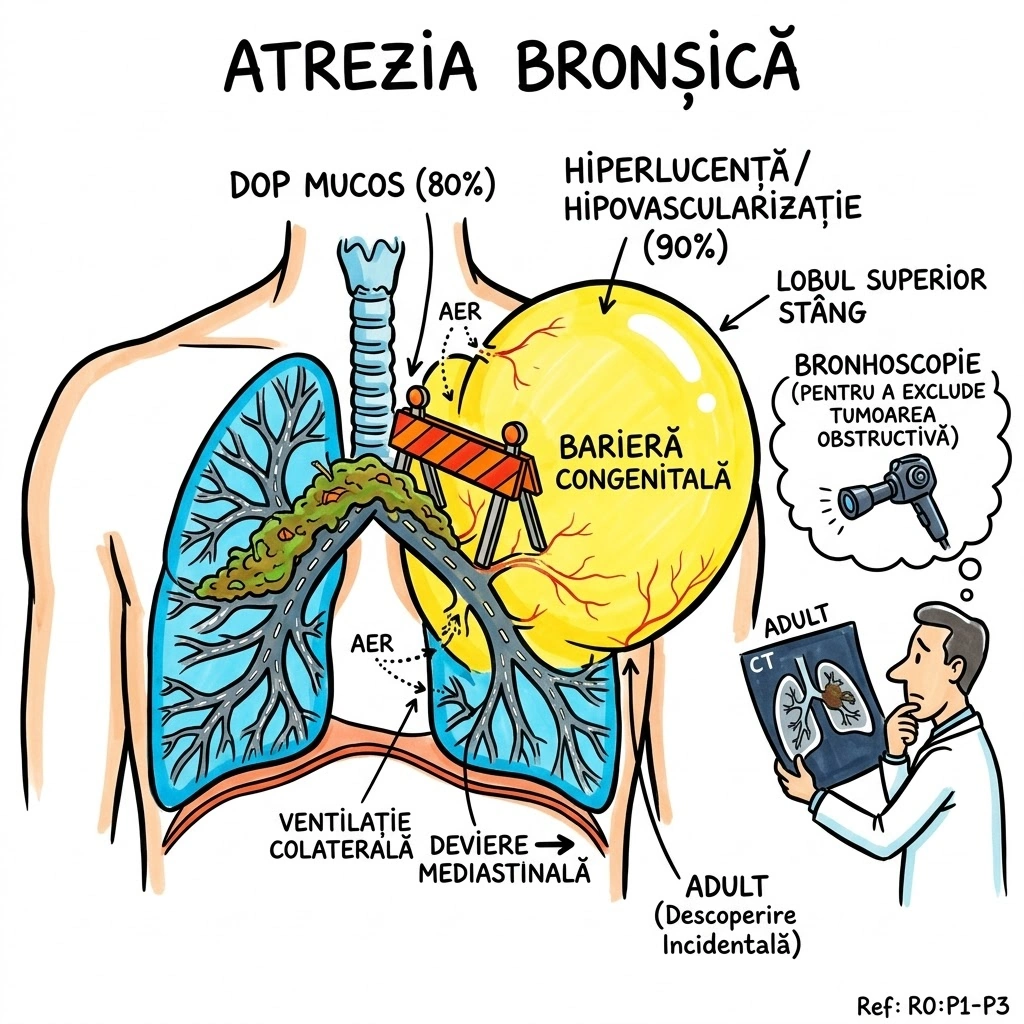
Autostrada Bronsica, km 0 al Lobului Superior Stang: bariera de constructii pusa in gestatie, niciodata ridicata. In spatele ei — gunoiul s-a acumulat in forma tubulara, ramificata sau ovoida (dop mucos — aspect CT cu atenuare redusa). De cealalta parte a barierei, drumul e pustiu si stralucitor (hiperlucenta distala) — nicio masina (hipovascularizatie), dar aerul vine pe drumuri de camp (ventilatie colaterala). Zona izolata s-a umflat atat de mult (air trapping) incat a impins gardul median al autostrazii (deviere mediastinala). Un inspector rutier gaseste bariera la 35 de ani — descoperire incidentala. Prima intrebare: "E santier abandonat sau cineva a pus bariera cu un motiv?" Bronhoscopia exclude tumoare obstructiva.
🥊 Ringul Comparatiilor: Atrezia bronsica e ca un drum national blocat de la constructie, unde gunoiul se acumuleaza dar aerul gaseste rute ocolite — spre deosebire de emfizemul lobar congenital (p4) unde drumul nu e blocat complet, ci are o bariera cu sens unic (obstructie de tip supapa — aerul intra dar nu mai iese). Ambele produc hiperinflatie, dar mecanismul si varsta la care deranjeaza sunt diferite.
dop mucos in optzeci la suta — interior,
hiperlucenta si volum crescut,
bronhoscopia exclude ce-a fost nascut.
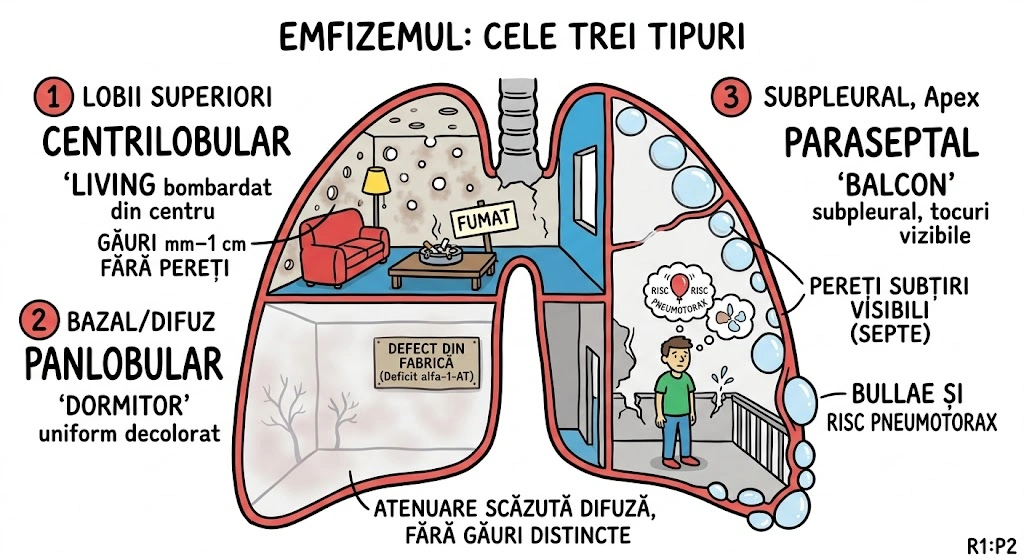
Ce Memoram: ELC = supradistensie marcata a unui lob pulmonar. Prezentare: >50% in prima luna de viata cu detresa respiratorie. Cauza: obstructie bronsica partiala/completa (cartilaj deficient, compresie externa, anomalii luminale). Distributie: lob superior stang > lob mediu drept > lob superior drept. Tratament: rezectie frecvent necesara. Relatie cu atrezia bronsica: cazurile nerecunoscute la nastere pot fi diagnosticate ulterior ca atrezie.
Emfizemul Lobar Congenital (CLE / congenital lobar hyperinflation): supradistensie marcata a unui lob pulmonar. Prezentare clinica: majoritatea cazurilor (>50%) prezinta in prima luna de viata cu detresa respiratorie. Etiologie — obstructie bronsica partiala sau completa prin: (a) cartilaj deficient, (b) compresie externa (vas anomal, chist bronhogenic), (c) anomalii luminale (pliuri mucoase); unele cazuri fara obstructie bronsica identificabila. Distributie lobara: lob superior stang > lob mediu drept > lob superior drept; doar cateva procente la lobii inferiori. Aspecte imagistice: supradistensie marcata si air trapping in lobul afectat; la neonati lobul afectat poate aparea opac (lichid pulmonar fetal retentionat); deviere mediastinala contralaterala. Tratament: rezectie frecvent necesara. Relatie cu atrezia bronsica: cazurile de ELC nerecunoscute la nastere pot fi diagnosticate ulterior ca atrezie bronsica.
Un balon de petrecere umflat cu heliu care nu mai poate fi dezumflat — si continua sa creasca. Balonul este un lob pulmonar care primeste aer dar nu-l mai elibereaza (obstructie de tip supapa). De ce se blocheaza supapa? Trei motive: (1) cauciucul e defect din fabrica (cartilaj deficient), (2) cineva sta pe furtunul de evacuare (compresie externa — vas anomal, chist bronhogenic), (3) o bucata de plastic s-a lipit in interiorul furtunului (pliuri mucoase). Balonul preferat: lobul superior stang. La petrecerea neonatala (prima luna de viata), >50% din baloanele defecte explodeaza clinic cu detresa respiratorie. Solutia? Spargi balonul (rezectie lobara). Daca nu il spargi la petrecere, il vei gasi ani mai tarziu dezumflat partial si il vei numi "atrezie bronsica."
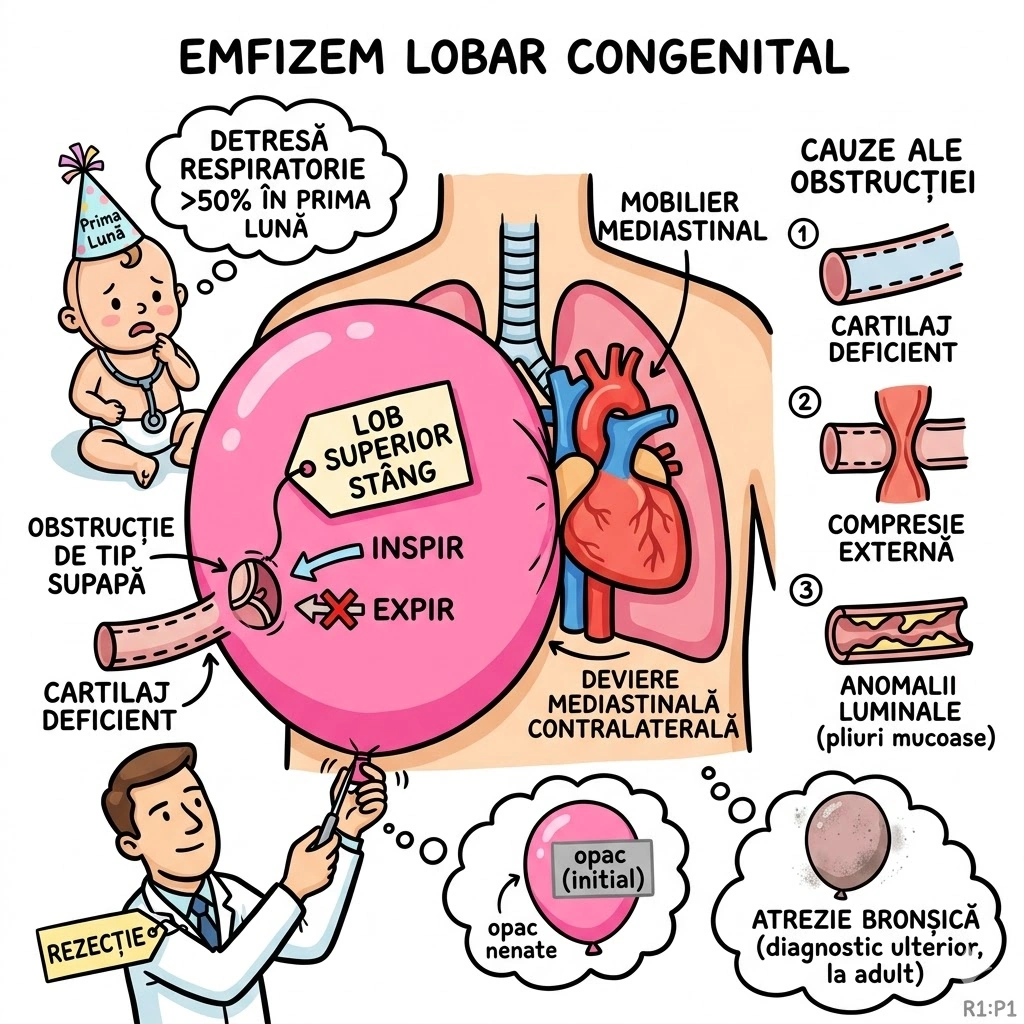
Petrecerea Neonatala din Sala de Nasteri: pe peretele stang al toracelui atarna un balon gigantic — lobul superior stang, umflat pana aproape de explozie. Aerul intra pe un furtun cu supapa defecta (cartilaj absent) dar nu mai iese. Balonul creste si impinge tot mobilierul mediastinal pe cealalta parte (deviere contralaterala). Neonatologul se uita ingrijorat: "Detresa respiratorie in prima luna — asta e emfizem lobar congenital." Detaliu neasteptat: la neonati, balonul poate parea opac initial (lichid pulmonar fetal retentionat) — nu transparent cum te-ai astepta. Solutia: spargi balonul (rezectie). Balonul nespart la nastere devine, cu anii, "atrezie bronsica" — acelasi defect, alt nume, alta varsta.
🥊 Ringul Comparatiilor: ELC la neonat e ca o petrecere cu baloane defecte — se umfla singure si nu se mai pot dezumfla. Atrezia bronsica (p3) la adult e ca acelasi balon gasit a doua zi — partial dezumflat, cu gunoaie in el (dop mucos), dar nimeni nu-si aminteste cine l-a umflat. Acelasi defect congenital, doua prezentari diferite in functie de momentul descoperirii.
in prima luna — plamanul a explodat,
cartilaj deficient — supapa nu mai tine,
rezectie lobara — solutia ce vine.
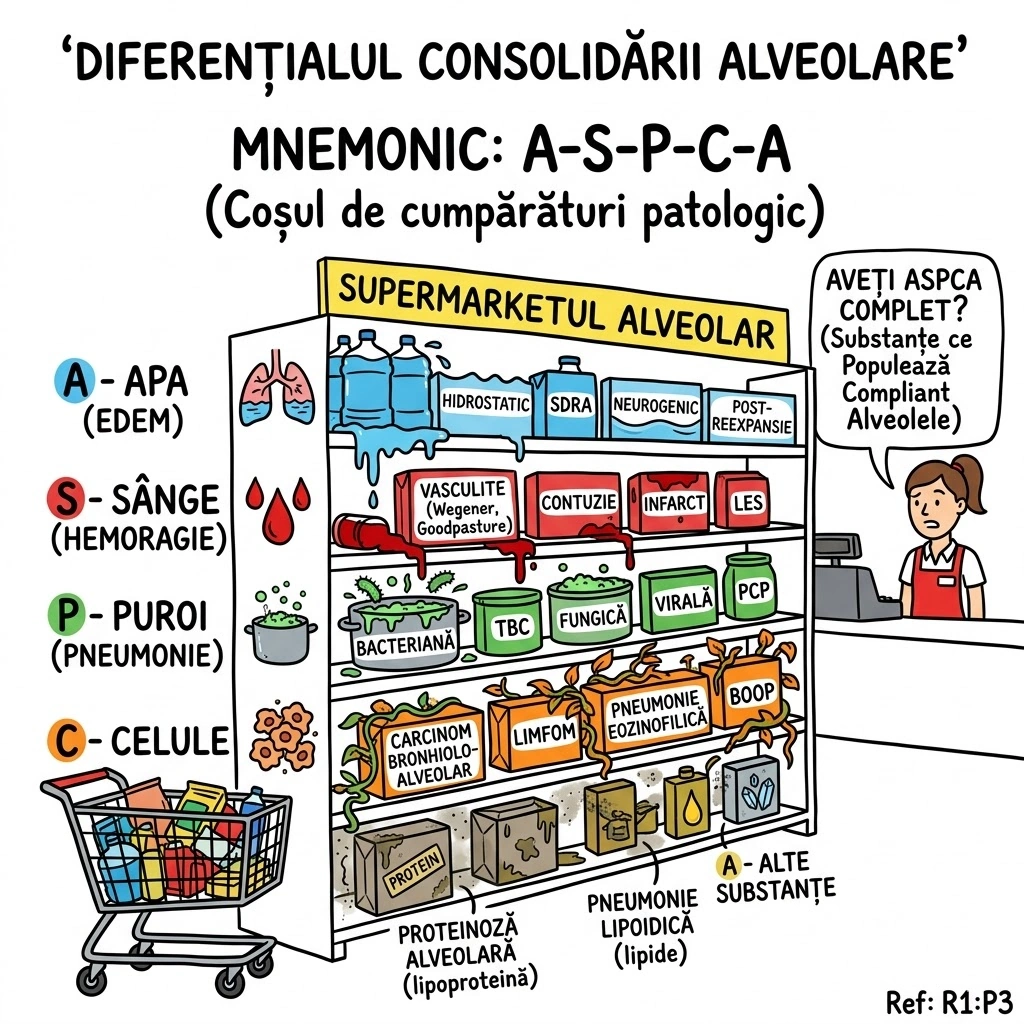
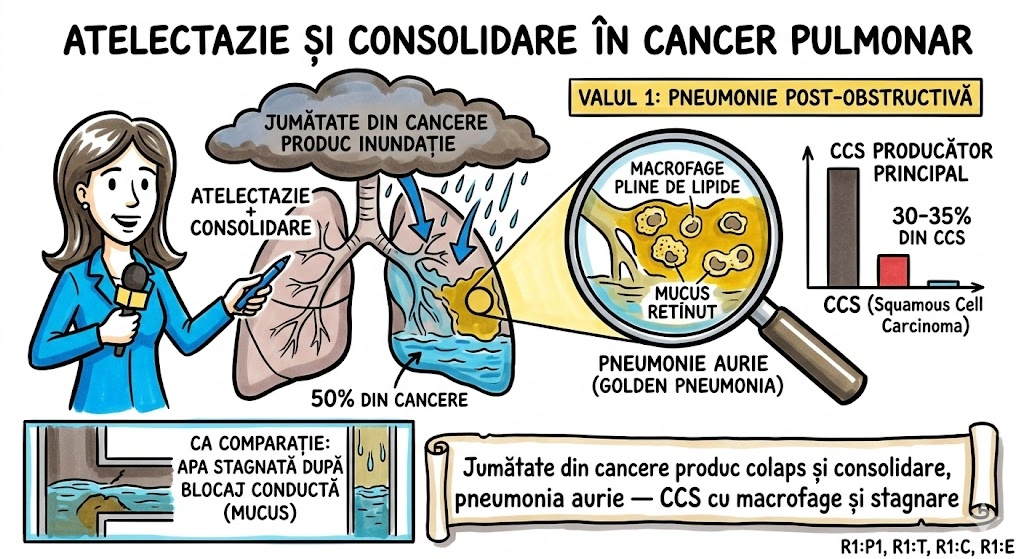
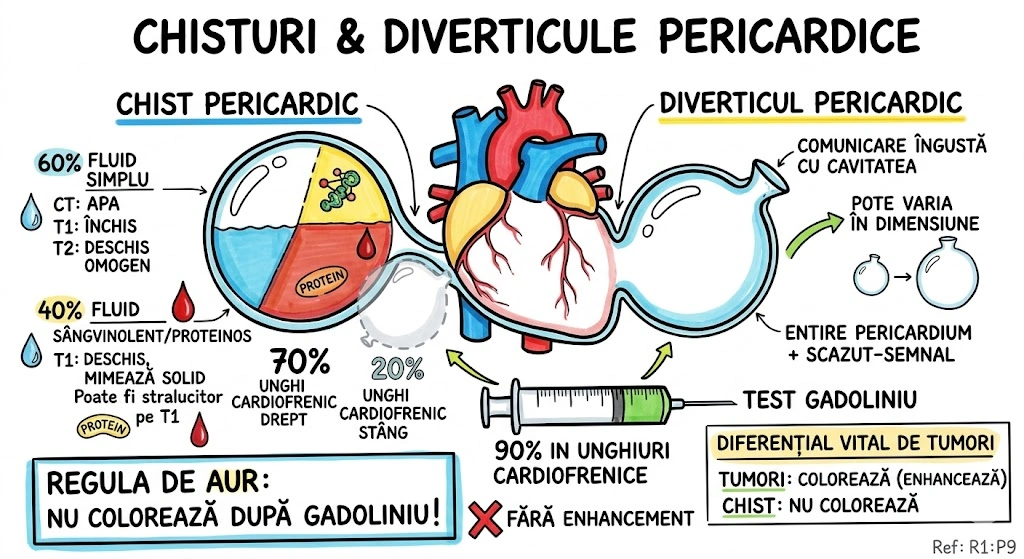
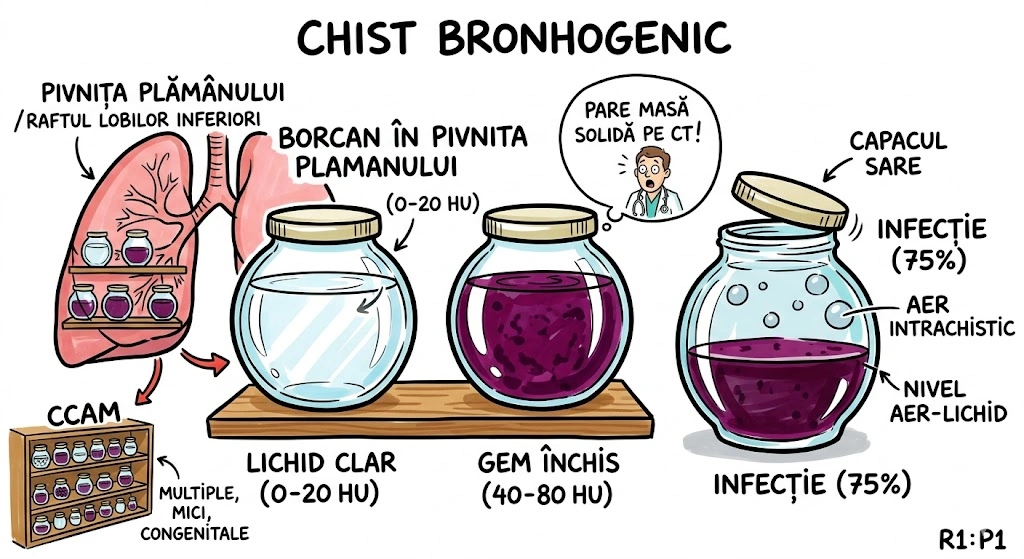
Ce Memoram: Chist de duplicatie a foregutului, cu epiteliu ciliat pseudostratificat columnar. Localizare pulmonara: plaman medial, lobi inferiori. Atenuare CT bimodala: ~50% la 0-20 HU (lichid clar), frecvent 40-80 HU (pare masa solida — continut proteic/hemoragic). Infectia survine in 75% din cazuri → crestere rapida, aer intrachistic, nivel aer-lichid. Perete subtire sau invizibil pe CT.
Chistul Bronhogenic Pulmonar (Pulmonary Bronchogenic Cyst): chist de duplicatie a foregutului, tapetat de epiteliu ciliat pseudostratificat columnar (tipic bronsic); peretele poate contine muschi neted, glande mucoase sau cartilaj. Chisturile bronhogene mediastinale sunt mult mai frecvente decat cele pulmonare. Localizare pulmonara preferentiala: plamanul medial si lobii inferiori. Continut si valori CT: seros, hemoragic sau vascos/gelatinos (proteic); ~50% din cazuri atenuare 0-20 HU (lichid clar); frecvent 40-80 HU (sugestiv de masa solida, dar cauzat de continut hemoragic sau proteic dens); rar: lapte de calciu (milk of calcium) cu densitate crescuta. Aspecte imagistice: contur net, rotund sau oval; perete subtire sau invizibil pe CT, ocazional calcificat; poate parea legat de un brons mic. Evolutie: infectia survine in 75% din cazuri; la infectie acuta: crestere rapida in dimensiuni, contur extern mai putin net; post-infectie: chistul poate contine aer sau nivel aer-lichid.
Un borcan uitat in pivnita plamanului — pus acolo in gestatie si niciodata deschis. Borcanul (chistul) e tapetat pe interior cu un material special (epiteliu ciliat pseudostratificat columnar) si peretele e atat de subtire incat uneori nici nu il vezi pe CT. Ce contine borcanul? Depinde de ce s-a conservat: (a) Lichid clar — 0-20 HU, jumatate din borcane arata asa; (b) Gem inchis la culoare — 40-80 HU, continut proteic sau hemoragic, pare masa solida pe CT si pacaleaste radiologul; (c) Lapte de calciu — densitate crescuta, extrem de rar. Borcanul sta linistit pe raftul plamanului medial, de regula la lobii inferiori. Problema: in 75% din cazuri borcanul se infecteaza — creste brusc in dimensiuni, isi pierde conturul net, iar capacul sare (apare aer intrachistic sau nivel aer-lichid).
Pivnita Plamanului, raftul Lobilor Inferiori: un borcan rotund, perfect sigilat, sta acolo de la constructia casei (gestatie). Jumatate din borcane contin lichid clar (0-20 HU) — nu deranjeaza pe nimeni. Dar cealalta jumatate contine un continut dens, proteic, cu aspect de gem inchis (40-80 HU) — radiologul se uita si zice: "Pare masa solida." Nu e. E borcan cu gem vechi. In 75% din cazuri, borcanul se infecteaza: se umfla, capacul sare partial (aer intrachistic), apare un nivel apa-gem (nivel aer-lichid). Peretele borcanului e atat de subtire incat pe CT e invizibil — ca un Tupperware medical din gestatie, cu eticheta lipsa si continut surpriza.
🥊 Ringul Comparatiilor: Chistul bronhogenic pulmonar e ca un borcan de conserve gasit la curatenia de primavara din pivnita — nu stii ce e inauntru pana nu il deschizi (sau pana se infecteaza singur). Diferenta fata de CCAM/CPAM (p6): borcanul e singular si bine delimitat; CCAM e o intreaga debara plina de borcane de marimi diferite, unele microscopice, toate intr-o dezordine congenitala.
zero-douazeci HU — lichid banal,
patruzeci-optzeci — pare solid dar minte,
infectie in trei sferturi — borcanul se simte.
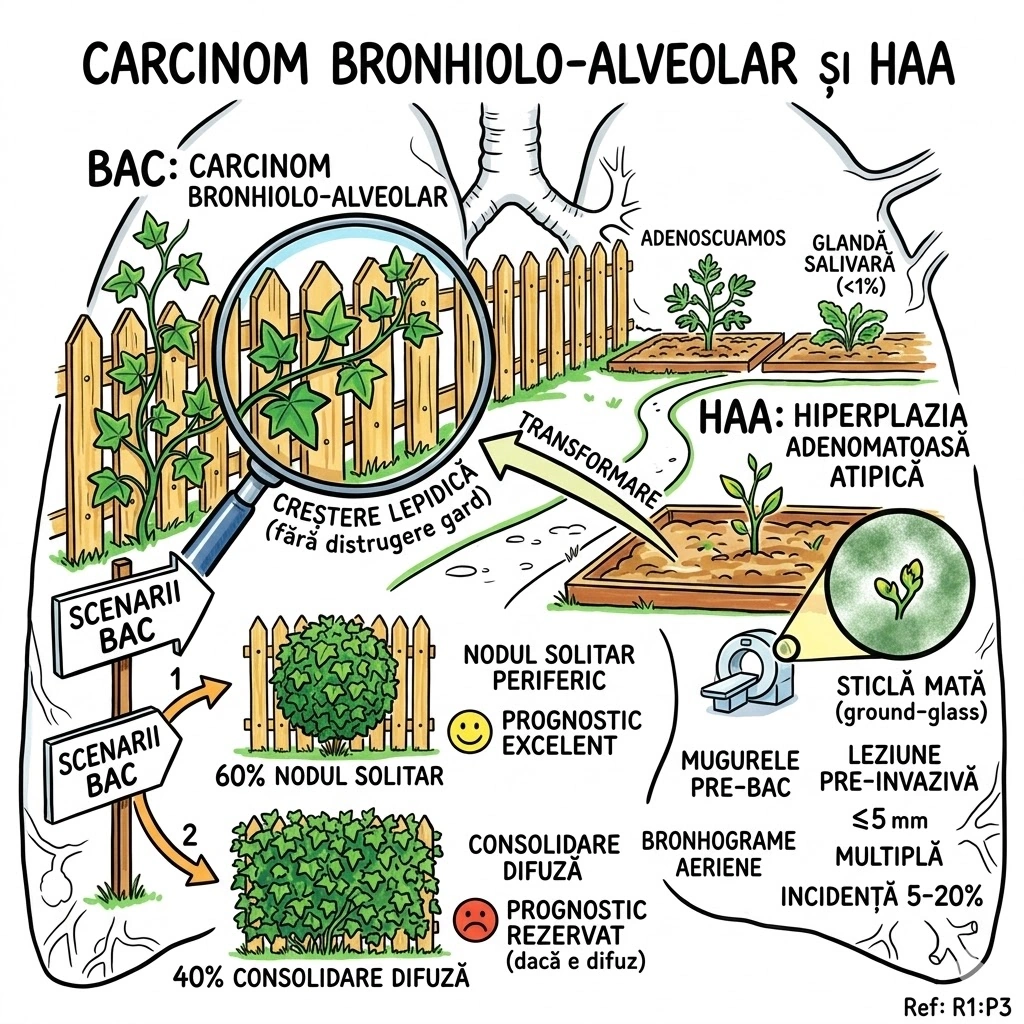
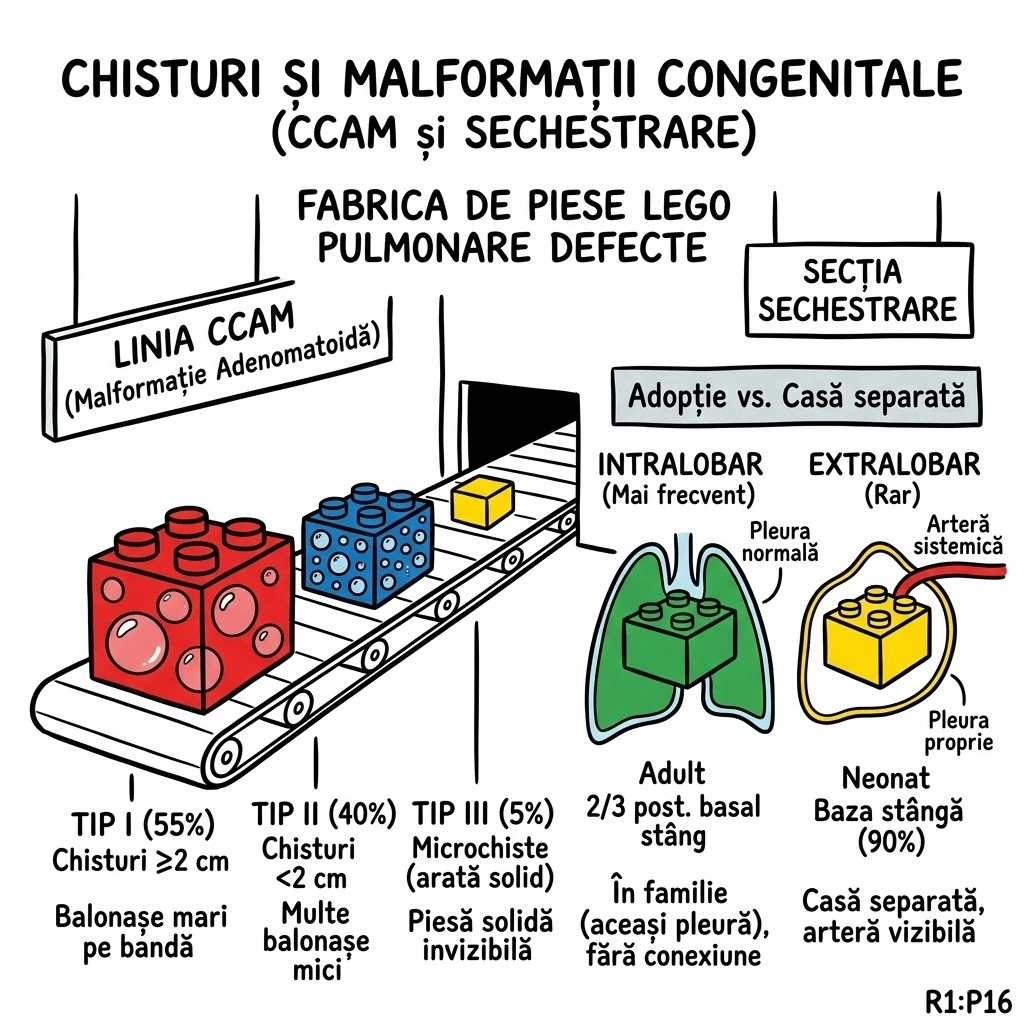
Ce Memoram: Masa multichistica de tesut pulmonar dezorganizat. ~70% prezinta in prima saptamana de viata. 5 tipuri: Tip 1 (65%) — chisturi >2 cm, prognostic bun; Tip 2 (20-25%) — chisturi <2 cm, prognostic rezervat; Tip 3 (10%) — chisturi microscopice, masa solida; Tipuri 0 si 4 — rare. Tratament: excizie lobara. Complicatie rara dar grava: carcinom bronhiolo-alveolar pe fond de CCAM.
CCAM (Congenital Cystic Adenomatoid Malformation) = masa intraloculara multichistica de tesut pulmonar dezorganizat, derivat din bronhiole. CPAM (Congenital Pulmonary Airway Malformation) = termen mai larg, incluzand clasificarea extinsa cu tipurile 0 si 4. Epidemiologie: ~70% prezinta in prima saptamana de viata; ~10% diagnosticate dupa primul an; cazuri rare la adulti. Clasificare: Tip 1 (65%) — una sau mai multe chisturi >2 cm, masa multichistica aeriata, prognostic bun; Tip 2 (20-25%) — chisturi multiple <2 cm, prognostic rezervat (anomalii renale/cardiace asociate); Tip 3 (10%) — chisturi microscopice <3-5 mm, masa solida, prognostic rezervat; Tip 0 si 4 — rare. Diagnostic prenatal posibil (ecografie). La neonati: masa solida initial; tipurile 1 si 2 devin aerate in zile-saptamani. Complicatie rara: carcinom bronhiolo-alveolar pe fond de CCAM/CPAM. Tratament: excizie a lobului afectat (Consens Expert).
Un bloc de apartamente construit gresit din fabrica, cu cinci tipuri de defecte arhitecturale. Etajul 1 (Tip 1 — 65% din blocuri): apartamente mari, spatioase (chisturi >2 cm), cu geamuri mari (chisturi aerate, vizibile pe CT ca mase multichistice). Locatarii traiesc confortabil — prognostic bun. Etajul 2 (Tip 2 — 20-25%): garsoniere mici si inghesuie (chisturi <2 cm). Locatarii au si alte probleme: rinichi defecti, inima cu defecte — prognostic rezervat. Subsolul (Tip 3 — 10%): spatii microscopice, practic invizibile (<3-5 mm). Pe CT arata ca o masa solida. Prognostic rezervat. Mansarda si terasa (Tipuri 0 si 4): rare, aspecte variabile. Intregul bloc comunica cu sistemul de ventilatie (arborele bronsic) si e alimentat de conducta principala (artera pulmonara). La 70% din blocuri, defectele se vad in prima saptamana de la constructie (nastere). Solutia radicala: demolarea etajului defect (excizie lobara).
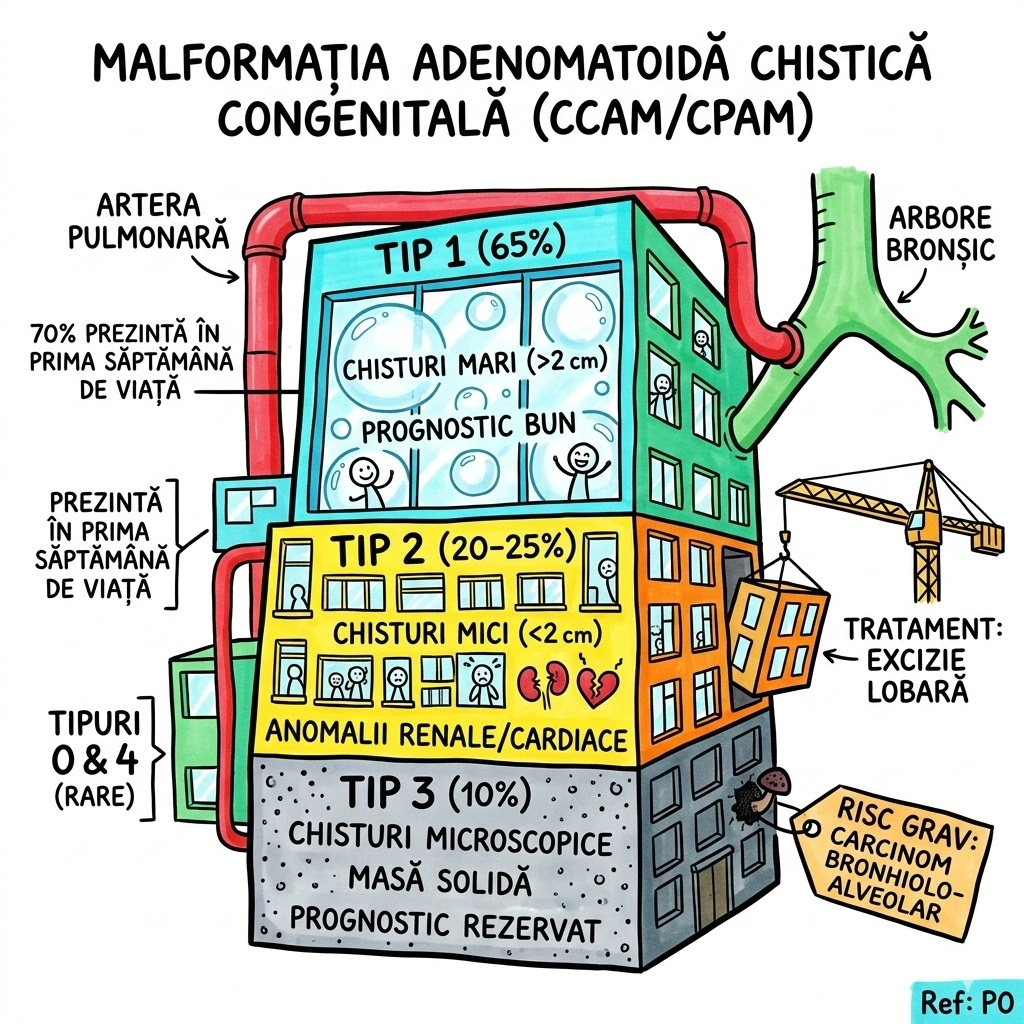
Agentia Imobiliara Congenitala prezinta oferta: "Bloc nou, 5 tipuri de apartamente, toate cu defecte de constructie!" Tip 1 (65% din unitati): apartamente mari cu chisturi >2 cm — pe CT arata ca un etaj plin de bule de aer; prognosticul e bun daca demolezi la timp. Tip 2 (20-25%): garsoniere sub 2 cm — vin la pachet cu defecte renale si cardiace. Prognostic? Rezervat — ai cumparat si problemele vecinilor. Tip 3 (10%): spatii asa de mici incat nu le vezi cu ochiul liber (<5 mm) — pe CT e o masa solida. Tipurile 0 si 4: mansarde si terase experimentale — rare. Blocul se prezinta la 70% din proprietari in prima saptamana de viata. Detaliu sinistru: in apartamentele vechi, netratate, poate creste un chirias neasteptat — carcinom bronhiolo-alveolar.
🥊 Ringul Comparatiilor: CCAM e ca un bloc de apartamente cu defecte structurale — chistul bronhogenic (p5) e o singura garsoniera gresit construita in alta parte a orasului. Diferenta fundamentala: CCAM e multichistica, dezorganizata, cu comunicare cu arborele bronsic si vascularizatie pulmonara; chistul bronhogenic e solitar, bine delimitat, fara comunicare. CCAM vine cu risc de malignizare pe termen lung — chistul bronhogenic nu.
tip doi — garsoniere mici, prognostic diferent,
tip trei — masa solida, microscopice-n ele,
excizie lobara — cureata modelele.
Ce Memoram: MAV = comunicare arteriovenoasa congenitala. 35-67% asociate cu THH (Osler-Weber-Rendu). MAV multiple: 35% din pacienti; bilaterale: 10%. Localizare: lobi inferiori, subpleural. MAV unic simptomatic in 35%, multiplu in 60%. Complicatie grava: embolizare paradoxala → AVC. Prag embolizare: artera aferenta >3 mm. Mortalitate fara tratament: ~50%.
Malformatia Arteriovenoasa Pulmonara (Pulmonary AVM): comunicare arteriovenoasa congenitala, rezultat al deficientei de formare sau dilatatiei anormale a capilarelor pulmonare. Epidemiologie: 35-67% din cazuri asociate cu Sindromul Osler-Weber-Rendu (telangiectazie hemoragica ereditara — THH); MAV multiple in 35% din pacienti; bilaterale in 10%; localizare preferentiala: lobii inferiori, subpleural; tipul simplu (MAV unic cu o artera aferenta si o vena eferenta) = cel mai frecvent. Simptome: MAV unic simptomatic in 35% din cazuri; MAV multiple simptomatice in 60%; simptome principale: cianoza, dispnee, hemoptizie, durere toracica, palpitatii; complicatii: embolizare paradoxala (embolii sistemice prin santul dreapta-stanga) cu AVC. Criterii diagnostice CT: nodul neted, bine delimitat, rotund/eliptic, subpleural; artera aferenta si vena drenanta dilatate; CT spiral cu contrast: opacifiere rapida in faza arterei pulmonare + washout rapid. Prag de tratament: embolizare transcateter cu spirale metalice (coils) pentru MAV simple cu artera aferenta >3 mm diametru (Consens Expert). Evolutie fara tratament: ~25% experimenta agravare; ~50% decedeaza prin complicatii.
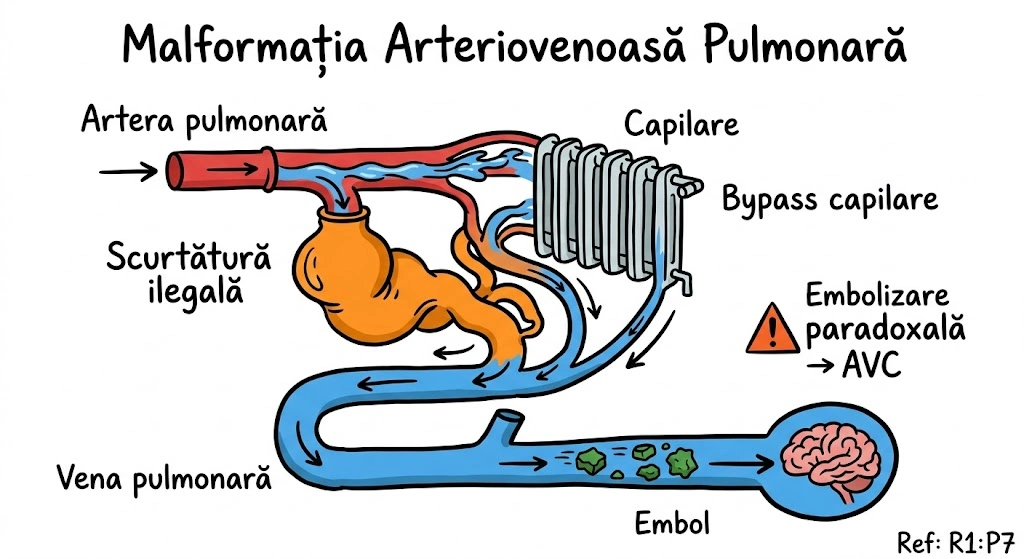
Retea de apa a unei case cu scurtaturi ilegale intre conducta de apa calda (artera pulmonara) si canalizare (vena pulmonara) — apa calda se scurge direct in canalizare fara sa treaca prin calorifere (capilare). Proprietarul (35-67% din cazuri) are Sindromul Osler-Weber-Rendu — o afectiune ereditara care face toate robinetele din casa sa curga (telangiectazii). Tipul simplu: o singura scurtatura cu o conducta de intrare si una de iesire — cel mai frecvent. Tipul complex: mai multe conducte de intrare — rar si mai greu de reparat. Scurtatura simpla e simptomatica in 35% din cazuri; cand sunt mai multe scurtaturi — 60%. Localizare preferata: subsolul casei (lobii inferiori), aproape de peretele exterior (subpleural). Pericolul suprem: prin scurtatura pot trece resturi solide (embolizare paradoxala) din canalizare direct in apa potabila → ajung la robinet (creier) → AVC. Fara reparatie, 50% din proprietari pierd casa (decedeaza). Solutia: embolizare cu spirale metalice (coils) pentru scurtaturi cu conducta de intrare >3 mm.
Instalatorul de Urgenta al Plamanului: "Avem scurtaturi ilegale intre artera si vena!" Scurtatura sta la subsolul casei (lobii inferiori), aproape de peretele exterior (subpleural). Proprietarul are Osler-Weber-Rendu (35-67% din cazuri) — toate robinetele casei curg si fac telangiectazii. Scurtatura unica: 35% simt ca ceva nu e in regula (cianoza, dispnee, hemoptizie). Scurtaturi multiple: 60% au simptome. Pericolul: un cheag de gunoi trece prin scurtatura si ajunge direct la creier → AVC paradoxal. Mortalitate fara reparatie: 50%. Instalatorul vine cu spirale metalice (coils): "Daca conducta de intrare e peste 3 mm — o blochez." Recanalizarea e posibila ocazional — instalatia congenitala e incapatanata.
🥊 Ringul Comparatiilor: MAV pulmonara e ca o scurtatura de instalatie facuta in graba — apa ocoleste caloriverele si ajunge direct la canalizare. Diferenta fata de sechestrul bronhopulmonar (p12): sechestrul primeste apa de la alta sursa (artera sistemica din aorta), MAV primeste apa din conducta corecta (artera pulmonara) dar o trimite direct la iesire fara sa treaca prin calorifer (capilare). Ambele sunt defecte vasculare, dar cu circuite complet diferite.
sant dreapta-stanga si AVC-ul e prezent,
artera peste trei milimetri — coils pe loc,
fara tratament — jumate nu mai au noroc.
Ce Memoram: Agenezia = absenta completa a unui plaman, bronsiilor si vascularizatiei. Aplazia = absenta plamanului si vaselor, dar brons rudimentar prezent (terminat in fund de sac). Hipoplazia = dezvoltare anormala cu reducere de volum si scaderea alveolelor. Cauze hipoplazie: sindrom scimitar (p9), intrerupere proximala AP (p10), compresie fetala (hernie diafragmatica, oligohidramnios). Imagistic: opacifiere hemitorace + deviere mediastinala marcata.
Agenezia Pulmonara: absenta completa a unui plaman, bronsiilor si vascularizatiei sale. Aplazia Pulmonara: absenta completa a plamanului si vascularizatiei, dar brons rudimentar prezent (terminat in fund de sac). Ambele pot afecta oricare hemitorace; anomalii congenitale asociate frecvente; prognostic general rezervat — putini pacienti supravietuiesc pana la varsta adulta. Radiografic/CT: opacifierea hemitoracelui + deviere mediastinala marcata; inima dislocata posterior in hemitoracele afectat. Hipoplazia Pulmonara: dezvoltare pulmonara anormala cu reducere de volum si scaderea numarului de alveole si ramificatii bronsice. Cauze principale: sindromul plamanului hipogenetic (scimitar), intreruperea proximala a arterei pulmonare, compresie pulmonara in gestatie (hernie diafragmatica congenitala, leziuni spatio-ocupante, oligohidramnios). Imagistic: vase pulmonare reduse pe partea afectata; deviere mediastinala spre plamanul hipoplazic.
Trei nivele de abandon pe un santier de constructii. Nivelul 1 — Terenul Gol (Agenezia): nu exista nimic — nici fundatie (bronsii), nici cladire (plaman), nici utilitati (vascularizatie). Nivelul 2 — Fundatia Turnata (Aplazia): cineva a turnat fundatia (brons rudimentar) si a plecat — bronsul exista dar se termina in fund de sac. Nicio cladire, nicio apa, niciun curent. Nivelul 3 — Cladire Neterminata (Hipoplazia): cladirea exista dar e mult mai mica decat planul initial — mai putine camere (alveole) si mai putine etaje (ramificatii bronsice). De ce? Planul a fost stricat de: (a) vecinul care a deviat canalizarea (sindromul scimitar), (b) conducta principala de apa a fost taiata (intrerupere proximala AP), (c) copilul din burta (fatul) a fost presat de o hernie diafragmatica sau n-a avut suficient lichid amniotic (oligohidramnios). Pe radiografie si CT: hemitoracele afectat e opac, mediastinul deviat masiv, inima dislocata posterior in hemitoracele afectat.
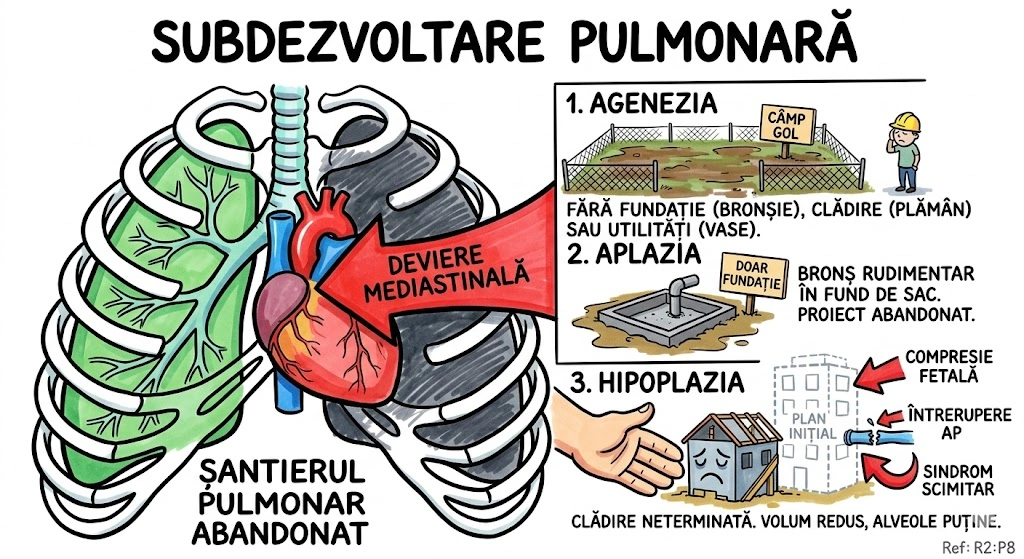
Santierul Pulmonar Abandonat — trei scenarii. Scenariul 1 (Agenezia): santierul e un camp gol. Nicio fundatie, nicio cladire, nicio utilitate. Radiografia arata un hemitorace complet opac cu mediastinul deviat — ca si cum cineva a tras tot orasul spre partea goala. Scenariul 2 (Aplazia): cineva a turnat o fundatie (brons rudimentar) si a abandonat proiectul — bronsul exista, se termina in perete (fund de sac). Scenariul 3 (Hipoplazia): cladirea exista, dar are jumatate din camerele promise. Motivul? Vecinul a deviat apa (scimitar), conducta principala a fost taiata (intrerupere AP), sau terenul a fost presat in timpul constructiei (hernie diafragmatica, oligohidramnios). Prognostic general: rezervat. Putini proprietari ajung la varsta adulta.
🥊 Ringul Comparatiilor: Agenezia si aplazia sunt ca un santier de constructii care nu a fost niciodata inceput versus unul unde s-a turnat doar fundatia — diferenta e un brons rudimentar. Hipoplazia e ca un bloc cu jumatate din apartamente: exista, dar nu functioneaza la capacitate. Spre deosebire de ELC (p4) unde lobul e suprainflatat, in hipoplazie lobul e subdimensionat — exact opusul pe aceeasi scara a defectelor congenitale.
aplazie — fundatie fara acoperis stiut,
hipoplazie — bloc mic, alveole putine,
deviere masiva — mediastinul se tine.
Ce Memoram: Anomalie rara, aproape exclusiv dreapta, cu 4 caracteristici: (1) hipoplazie pulmonara + anatomie anormala, (2) hipoplazie AP ipsilaterala, (3) drenaj venos pulmonar anomal — vena scimitar → VCI, (4) alimentare arteriala sistemica a lobului inferior. Semn patognomonic: vena scimitar — banda arcuata larga paralela cu marginea dreapta a cordului pana la diafragm. Cardiopatii asociate in 25%.
Sindromul Plamanului Hipogenetic (Sindromul Scimitar): anomalie rara, aproape exclusiv dreapta, cu patru caracteristici principale: (1) hipoplazie pulmonara cu anatomie segmentara/lobara anormala, (2) hipoplazie a arterei pulmonare ipsilaterale, (3) drenaj venos pulmonar anomal (vena scimitar) catre VCI (sau atriu drept, vene hepatice), (4) alimentare arteriala sistemica a unei portiuni din plamanul hipoplazic (de regula lobul inferior). Diagnostic de regula la pacienti <30 ani; >50% au simptome (infectii respiratorii recurente, dispnee la efort); cardiopatii congenitale asociate in 25% (DSA, canal arterial persistent). Tratament chirurgical: reimplantarea venei anomale in atriul stang. Semn imagistic patognomonic: vena scimitar — banda arcuata larga la baza pulmonara dreapta, paralela cu marginea dreapta a cordului, extinzandu-se pana la diafragm (imagine asemanatoare unei sabii curbate). ~2/3 din cazuri: vena scimitar dreneaza intregul plaman drept. Deviere mediastinala spre dreapta + ascensionarea hemidiafragmului drept.
O sabie curbata (scimitar) ascunsa in pieptul unui cavaler congenital. Sabia (vena scimitar) este o banda arcuata larga, vizibila pe radiografie, paralela cu marginea dreapta a inimii, extinzandu-se pana la diafragm — imagine patognomonica. Sabia dreneaza sangele pulmonar in directia gresita: in loc de atriul stang, il duce la VCI (sau la atriul drept, sau la venele hepatice). Cavalarul are patru probleme: (1) plamanul drept e mic si dezorganizat (hipoplazie + anatomie anormala), (2) artera pulmonara dreapta e subtire (hipoplazica), (3) sabia curbata dreneaza sangele gresit (drenaj venos anomal), (4) lobul inferior primeste sange de la aorta in loc de artera pulmonara (alimentare arteriala sistemica). In 2/3 din cazuri, sabia dreneaza intregul plaman drept. 25% au cardiopatii congenitale (DSA, canal arterial persistent). Solutia: reimplantarea sabiei (vena anomale) in atriul stang.
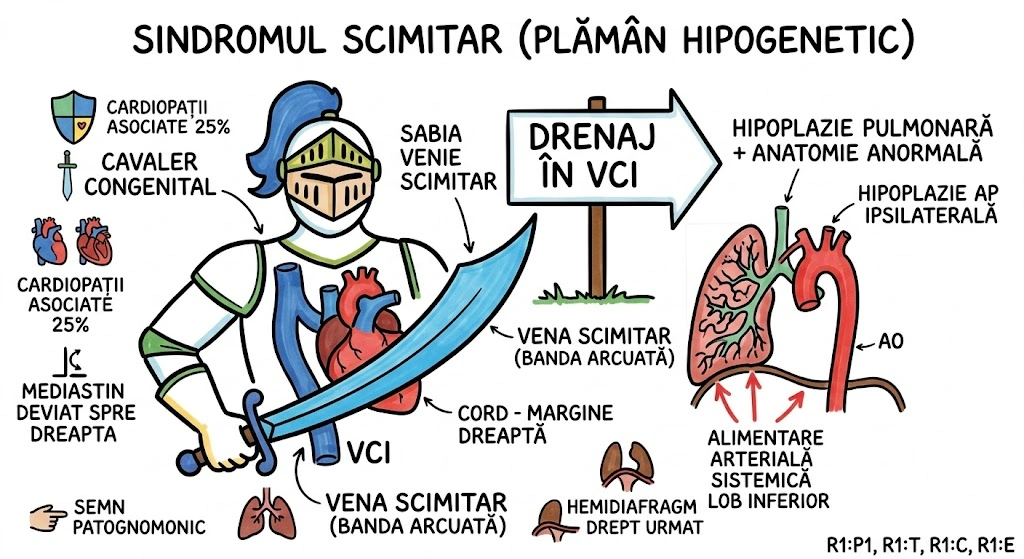
Cavalarul cu Sabia in Piept: pe radiografia toracica, o sabie curbata apare paralela cu marginea dreapta a cordului — vena scimitar, semnul patognomonic. Sabia dreneaza sangele intregului plaman drept (in 2/3 din cazuri) direct in VCI — in loc sa ajunga la atriul stang. Cavalarul are patru vulnerabilitati: plaman mic (hipoplazie), artera pulmonara subtire, sabia care dreneaza gresit, si artere din aorta care alimenteaza lobul inferior — ca un soldat echipat cu arme din doua armate diferite. 25% au si armura defecta (cardiopatii: DSA, canal arterial persistent). Mediastinul e deviat spre dreapta, hemidiafragmul drept urca. Chirurgul reimplanteaza sabia in locul corect (atriul stang) — operatia e reparatia definitiva.
🥊 Ringul Comparatiilor: Sindromul scimitar e ca o instalatie de apa unde teava principala de scurgere a baii (vena pulmonara dreapta) a fost conectata la canalizarea vecinului (VCI) in loc de a ta (atriul stang). In plus, cineva a tras o conducta suplimentara de la reteaua orasului (aorta) direct la baie (lobul inferior). Diferenta fata de drenajul venos anomal partial (p11): scimitarul vine la pachet cu hipoplazie pulmonara si alimentare arteriala sistemica — nu e doar o teava gresita, ci o intreaga instalatie refacuta gresit.
vena scimitar — semn patognomonic drept,
drenaj in VCI — directia gresita,
patru defecte — anomalia e completa.
Ce Memoram: (A) Intreruperea proximala AP: portiunea proximala a unei artere pulmonare principale (de regula dreapta) nu se dezvolta; pe partea opusa arcului aortic; plamanul ipsilateral hipoplazic dar cu anatomie bronsica normala; vascularizatie din artere bronsice hipertrofiate; asociere cu ToF si defecte septale. (B) Atrezia unilaterala a venelor pulmonare: segmente lungi atretice congenital; plaman normal sau hipoplazic; densitati interstitiale crescute + ingrosare septuri interlobulare (staza venoasa, edem, fibroza); hemoptizie si infectii.
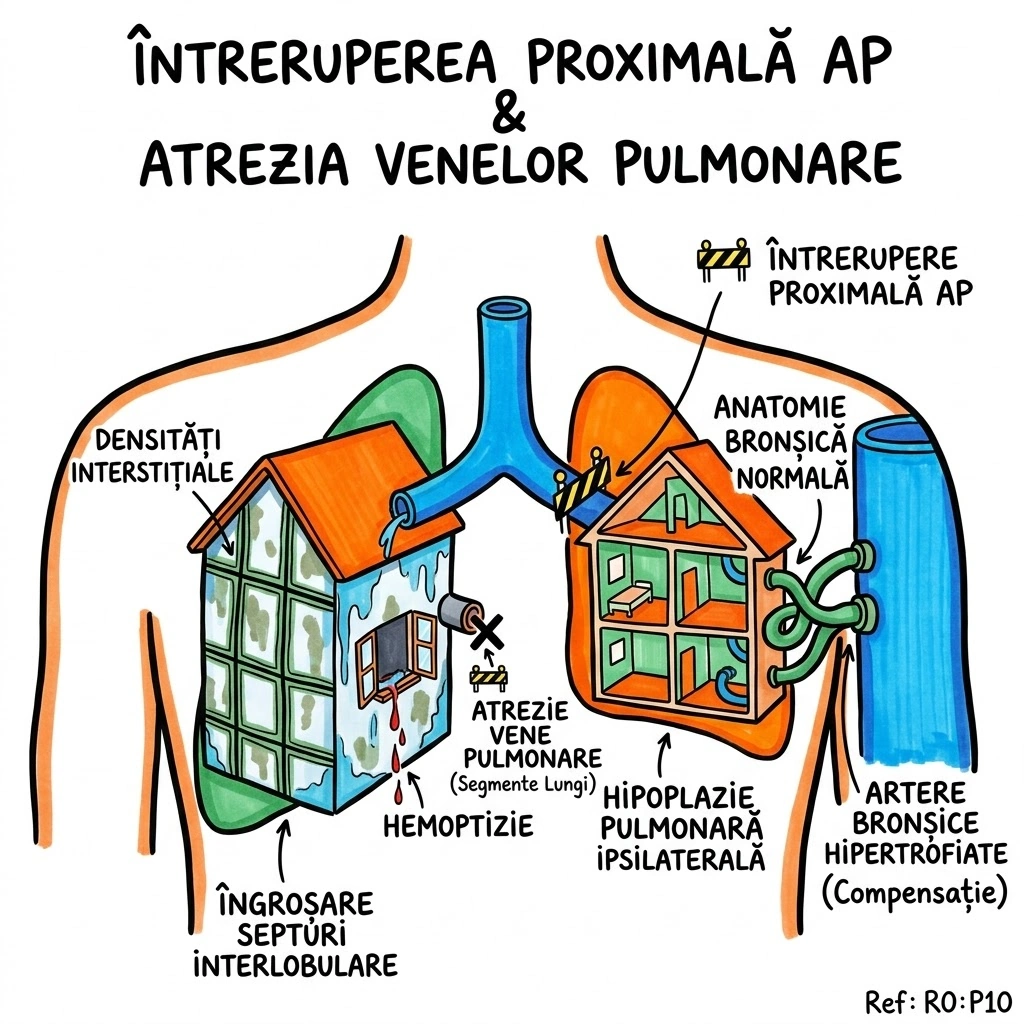
Intreruperea Proximala a Arterei Pulmonare: portiunea proximala a unei artere pulmonare principale (de regula dreapta) nu se dezvolta; localizare de regula pe partea opusa arcului aortic; plamanul ipsilateral hipoplazic, cu anatomie bronsica normala si numar normal de lobi/segmente; vascularizatie derivata din artere bronsice hipertrofiate; asociere frecventa cu cardiopatii congenitale (tetralogia Fallot, defecte septale); CT: absenta arterei pulmonare principale ipsilaterale, artere pulmonare contralaterale mult mai mari, artere bronsice hipertrofiate vizibile. Atrezia Unilaterala a Venelor Pulmonare: segmente lungi ale venelor pulmonare ale unui plaman sunt atretice congenital; plamanul implicat normal in volum sau hipoplazic; frecvent densitati interstitiale crescute si ingroesare a septurilor interlobulare (staza venoasa, edem, fibroza); artera pulmonara ipsilaterala poate fi redusa ca calibru; simptome: hemoptizie si infectii.
Doua conducte principale ale unei case — una de intrare (artera) si una de iesire (vena) — ambele pot fi defecte din fabrica, dar cu consecinte diferite. Conducta de intrare taiata (Intreruperea AP): apa de la reteaua principala (artera pulmonara) nu ajunge niciodata la casa — conducta nu s-a dezvoltat. Dar casa nu moare de sete: vecinii (arterele bronsice) ii trimit apa prin conducte improvizate, care devin hipertrofiate de efort. Casa (plamanul) ramane mica (hipoplazica) dar cu camera si bucatarie functionale (anatomie bronsica normala). De regula se intampla pe partea opusa portii principale (arcului aortic) — deci cel mai frecvent pe dreapta. Conducta de iesire blocata (Atrezia venelor pulmonare): apa intra in casa dar nu mai poate iesi — conductele de canalizare (venele pulmonare) sunt atretice pe segmente lungi. Apa se acumuleaza: peretii se umezesc (densitati interstitiale crescute), tencuiala se umfla (ingroesare septuri interlobulare), si ocazional apa iese pe geam (hemoptizie).
Inspectia de Instalatii Congenitale — doua case cu probleme opuse. Casa 1 (Intreruperea AP): conducta principala de apa nu exista — niciodata montata din fabrica. Casa e mica (hipoplazica), dar camerele sunt aranjate corect (anatomie bronsica normala). Vecinii (arterele bronsice) au tras conducte improvizate — vizibile pe CT ca artere bronsice hipertrofiate. De regula e casa din dreapta — pe partea opusa portii orasului (arcul aortic). Asociere frecventa cu alte defecte de urbanism (Tetralogia Fallot, defecte septale). Casa 2 (Atrezia Venelor): apa intra dar nu mai iese — canalizarea e atretica pe segmente lungi. Peretii udati (densitati interstitiale), tencuiala umflata (ingroesare septuri interlobulare), si apa care curge pe perete (hemoptizie). Artera pulmonara ipsilaterala se micsoreaza compensator — de ce sa trimiti apa unde nu se poate scurge?
🥊 Ringul Comparatiilor: Intreruperea AP si atrezia venelor pulmonare sunt ca doua case cu defecte complementare: una nu primeste apa (intrare blocata), cealalta nu o poate evacua (iesire blocata). Ambele duc la un plaman suferind, dar prin mecanisme opuse. Hipoplazia pulmonara (p8) le uneste — ambele sunt cauze ale ei. Diferenta fata de sindromul scimitar (p9): in scimitar, apa de iesire merge in alta directie (VCI); aici, apa nu are pe unde sa iasa deloc.
plamanul mic dar bronsii functioneaza,
venele atretice — apa nu mai pleaca,
septuri umflate si hemoptizie seaca.
Ce Memoram: (A) Varicele venei pulmonare: dilatatia unei ramuri venoase langa jonctiunea cu atriul stang; congenitale (malformatie) sau dobandite (presiune crescuta in atriul stang, ex. stenoza mitrala); de regula asimptomatice; pot mima nodul pulmonar pe Rx. (B) PAPVD: incidenta 0,5%; de regula asimptomatic; drenaj drept anomal in VCS, vena azigos, VCI, atriu drept; stang in vena brahicefalica stanga, VCS persistenta stanga, sinus coronar. (C) TAPVD: obligatoriu asociat cu defect septal; cardiopatie congenitala (tratat in capitolele de cardiologie).
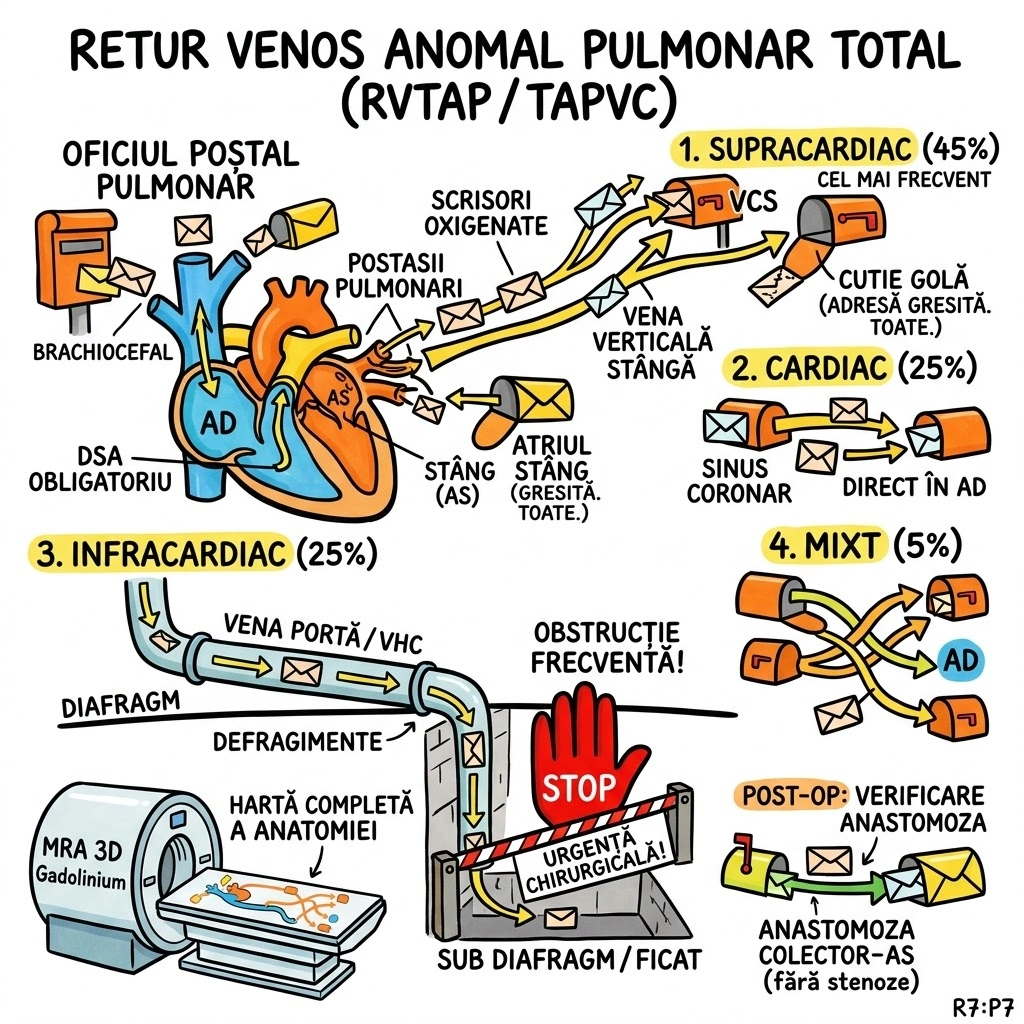
Varicele Venei Pulmonare (Pulmonary Vein Varix): dilatatia unei ramuri venoase pulmonare; congenital (malformatie de dezvoltare, una sau mai multe vene langa jonctiunea cu atriul stang, de regula asimptomatice, rar ruptura) sau dobandit (presiune crescuta in atriul stang, ex. stenoza mitrala, predominant vena pulmonara inferioara dreapta; poate mima nodul pulmonar la radiografie). Drenaj Venos Pulmonar Anomal Partial (PAPVD): incidenta ~0,5% din populatie; de regula asimptomatic; drenaj anomal drept cel mai frecvent in VCS, vena azigos, VCI, atriu drept; drenaj anomal stang in vena brahicefalica stanga, VCS persistenta stanga (vena verticala), sinus coronar. Drenaj Venos Pulmonar Anomal Total (TAPVD): trebuie asociat cu un defect septal; reprezinta cardiopatie congenitala (tratat in capitolele de cardiologie congenitala).
Oficiul postal al sangvenei pulmonare — scrisorile (sangele oxigenat) ar trebui sa ajunga toate la aceeasi adresa (atriul stang). Varicele: o cutie postala umflata (vena dilatata) langa poarta principala (jonctiunea cu atriul stang) — congenitala (defect de constructie) sau dobandita (prea mult trafic postal — stenoza mitrala). Pe radiografie poate arata ca un colet suspect (nodul pulmonar). PAPVD: 0,5% din populatie are scrisorile livrate la adrese gresite — unele ajung la VCS, altele la vena azigos, la VCI sau direct la atriul drept. De regula nimeni nu se plange — descoperire asimptomatica. TAPVD: TOATE scrisorile ajung la adresa gresita — dar pentru ca posta sa functioneze, trebuie sa existe o usa secreta intre cele doua birouri postale (defect septal) — altfel, nimic nu mai ajunge unde trebuie.
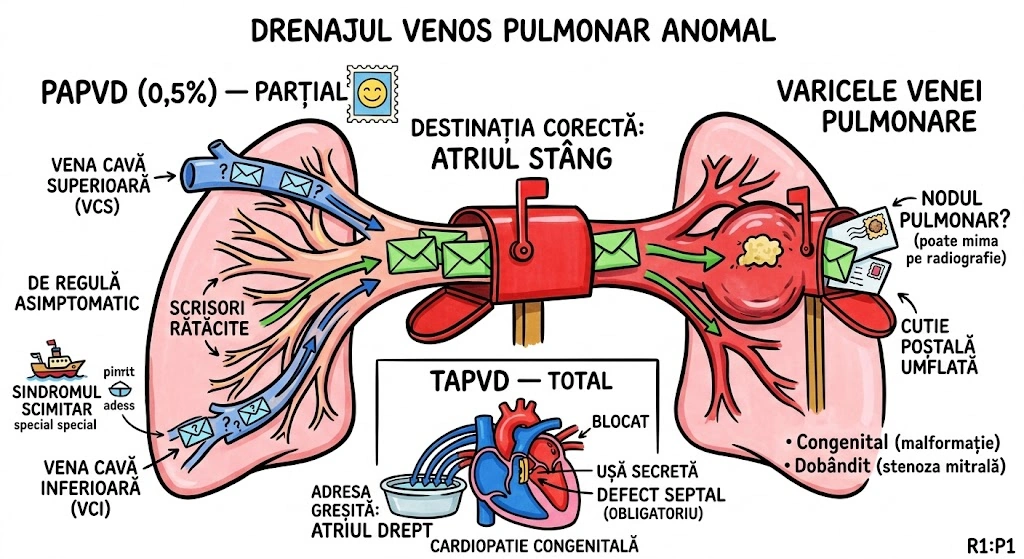
Oficiul Postal al Venelor Pulmonare are trei probleme. Problema 1 (Varicele): cutia postala de langa intrarea principala s-a umflat — e o vena dilatata langa jonctiunea cu atriul stang. Poate fi din fabrica (congenitala) sau din cauza traficului intens (stenoza mitrala). Pe radiografie arata ca un colet suspect — radiologul scrie "nodul pulmonar?" Dar e doar o cutie umflata. Problema 2 (PAPVD — 0,5%): unele scrisori ajung la adrese gresite — VCS, vena azigos, VCI, atriu drept. Nimeni nu se plange — asimptomatic. Problema 3 (TAPVD): TOATE scrisorile merg la adresa gresita. Singurul motiv pentru care posta mai functioneaza e usa secreta intre cele doua birouri (defect septal). Fara ea — colaps postal total.
🥊 Ringul Comparatiilor: PAPVD e ca o livrare de colete unde 1-2 pachete din 20 ajung la vecin in loc de tine — de obicei nu observi lipsa. TAPVD e ca atunci cand intregul colet de la comanda online ajunge la o alta adresa si singura solutie e sa ai o cheie de la usa vecinului (defect septal). Sindromul scimitar (p9) e un PAPVD special — include scrisoarea gresita (vena scimitar) plus un curier suplimentar de la alt oras (artera sistemica din aorta).
PAPVD — scrisoare ratacita,
zero virgula cinci la suta — partial,
TAPVD — defect septal obligat total.
Ce Memoram: Sechestr = portiune de parenchim pulmonar dezorganizat, fara comunicare normala cu arborele bronsic sau AP, alimentat din aorta. Doua tipuri: Intralobar (mai frecvent; in interiorul pleurei viscerale; 65% baza stanga; alimentare din aorta toracica 75%; drenaj in vene pulmonare; adulti; infectie frecventa; aer in leziune frecvent) vs. Extralobar (mai rar; in propria envelopa pleurala; 90% baza stanga; alimentare din aorta abdominala; drenaj in vene sistemice; sugari; infectie rara; aer rar). ATENTIE: aortografia preoperatorie obligatorie — hemoragie fatala daca arterele sistemice sunt sectionate accidental.
Sechestrul Bronhopulmonar (Bronchopulmonary Sequestration): malformatie congenitala — portiune de parenchim pulmonar dezorganizat, fara comunicari normale cu arborele bronsic sau arterele pulmonare, cu alimentare sanguina din ramuri ale aortei. ATENTIE CHIRURGICALA: aortografia este obligatorie preoperator; hemoragia fatala poate surveni daca arterele sistemice sunt sectionate accidental intraoperator (Consens Expert). Sechestr Intralobar: mai frecvent; in interiorul pleurei viscerale a unui lob; 65% la baza stanga; alimentare arteriala din aorta descendenta toracica (75%), aorta abdominala sau artere intercostale; drenaj venos de regula in vene pulmonare; prezentare la adulti sau copii mari; simptome: infectie acuta sau recurenta (cel mai frecvent), hemoptizie; aspecte imagistice: masa omogena bine delimitata, leziune multichistica cu aer si lichid, zona hiperlucenta hipovascularizata, combinatie. Sechestr Extralobar: mai rar; invelit in propria envelopa pleurala; 90% la baza stanga; alimentare arteriala de regula din aorta abdominala; drenaj venos de regula in vene sistemice (VCI, azigos, hemiazigos, vena porta) cu sant stanga-stanga; prezentare frecvent in sugar; simptome: descoperire incidentala sau masa, infectia rara; anomalii asociate frecvente.
Doua gratare in subsolul plamanului — ambele folosesc gaz de la alt furnizor (aorta) in loc de retea (artera pulmonara). Gratarul Interior (Intralobar): montat in interiorul bucatariei (pleura viscerala a unui lob); sta la baza stanga in 65% din cazuri. Conducta de gaz vine de la aorta toracica (75%); fumul iese pe cosul normal al casei (vene pulmonare). Gratarul e folosit de adulti si copii mai mari; se infecteaza frecvent (foc prost controlat, fum in casa); contine aer in leziune — miros de gratar detectabil pe CT. Gratarul Exterior (Extralobar): montat afara, in propria magazie (envelopa pleurala proprie); sta la baza stanga in 90% din cazuri. Conducta de gaz vine de la aorta abdominala; fumul iese pe o conducta improvizata (vene sistemice — VCI, azigos, hemiazigos, vena porta). Gratarul e folosit de sugari; rareori se infecteaza; nu contine aer. ATENTIE MAXIMA: inainte de a demonta oricare gratar chirurgical, trebuie sa gasesti conducta de gaz (aortografie preoperatorie). Daca tai conducta fara sa stii unde e — hemoragie fatala.
Doi gratare in subsolul plamanului stang. Gratarul de Interior (intralobar) e montat in bucataria propriu-zisa (pleura viscerala) — 65% la baza stanga. Conducta de gaz: aorta toracica (75%). Fumul iese pe horn normal (vene pulmonare). Se infecteaza frecvent — proprietarul (adult) a facut gratar prea des. CT-ul arata: masa cu aer si lichid, nivele aer-lichid, artere sistemice aferente vizibile. Gratarul de Exterior (extralobar) — in magazie proprie (envelopa pleurala separata), 90% tot la baza stanga. Gaz din aorta abdominala. Fumul iese pe o teava improvizata (vene sistemice). Proprietarul (sugar) nu l-a folosit aproape niciodata — infectia e rara. Chirurgul vine sa le demonteze: "STOP. Unde e conducta de gaz?" Aortografia preoperatorie e obligatorie. Daca tai conducta de gaz fara sa stii — hemoragie fatala.
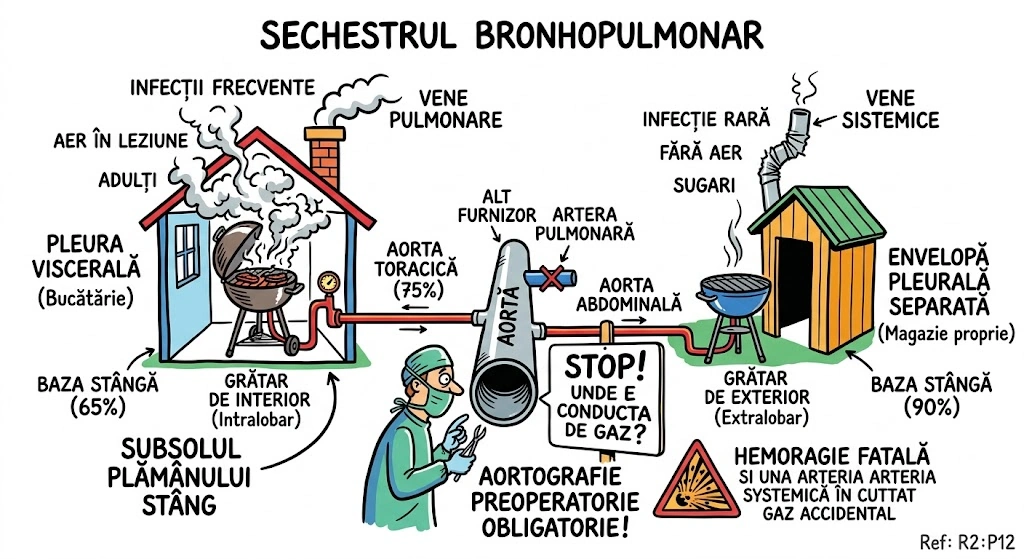
🥊 Ringul Comparatiilor: Sechestrul intralobar e ca un gratar montat ilegal in bucataria unui apartament — si fumul iese pe cosul blocului (vene pulmonare). Sechestrul extralobar e ca un gratar in garajul propriu — separat de casa, cu cos propriu (vene sistemice). Ambele folosesc gaz de la alt furnizor (aorta, nu artera pulmonara) — asta le diferentiaza de CCAM (p6) care foloseste furnizorul normal (artera pulmonara) dar are camera in dezordine.
aorta toracica trimite gaz expres,
extralobar — magazie cu sugar,
aortografia — inainte de orice contur.
Ce Memoram: Artere sistemice din aorta (toracica sau abdominala) care alimenteaza segmente bazale NORMALE de plaman — parenchim normal, bronsii normale, drenaj venos normal. Diferenta fata de sechestr: aici plamanul e normal, nu dezorganizat. Simptome: majoritatea asimptomatici; rar insuficienta cardiaca sau hemoptizie. Tratament: ligatura sau embolizare (daca zona e alimentata si de AP). Pot coexista cu sechestrul intralobar contralateral.
Artere Sistemice Anomale fara Sechestrare (Malformatie Arteriala Sistemica): artere sistemice care alimenteaza segmente bazale normale de plaman, fara sac vascular dilatat tipic MAV. Alimentare din aorta toracica sau abdominala; parenchim pulmonar normal; bronsii normale; artera pulmonara in zona normala sau absenta; drenaj venos normal (vene pulmonare). Simptome: insuficienta cardiaca sau hemoptizie (majoritatea asimptomatici). Tratament: ligatura sau embolizare a vasului anomal (daca zona e aprovizionata si de AP) — Consens Expert. Relatie cu sechestrul: aceste leziuni pot coexista cu sechestrul intralobar contralateral, ambele aprovizionate de aceeasi ramura aortica.
Un cablu electric tras de la reteaua vecinului (aorta) direct in casa ta — desi casa ta are deja propria conexiune (artera pulmonara). Camera in care intra cablul e perfect normala: mobila la locul ei (parenchim normal), usi functionale (bronsii normale), canalizare corecta (drenaj venos normal prin vene pulmonare). Nimeni nu stie de cablul suplimentar pana nu vine inspectorul (CT cu contrast) sau pana nu sare siguranta (insuficienta cardiaca — suprasolicitare) sau pana nu apare un scurtcircuit (hemoptizie). Solutia: tai cablul suplimentar (ligatura) sau il blochezi la sursa (embolizare) — dar numai daca casa are deja curent propriu (AP functionala in zona). Un detaliu interesant: uneori cablul vecinului alimenteaza si garajul din spatele casei de alaturi (sechestrul intralobar contralateral) — aceeasi ramura aortica, doua conexiuni ilegale.
Inspectorat Electric Pulmonar: "Domnule, aveti un cablu tras de la reteaua vecinului direct in baia de la parter." Proprietarul: "Dar baia functioneaza perfect!" Inspectorul: "Da — parenchimul e normal, bronsiile sunt normale, drenajul venos e corect. Dar cablul suplimentar de la aorta suprasoliciteaza circuitul." Majoritatea proprietarilor nu stiu de cablul suplimentar — descoperire incidentala. Rar: siguranta sare (insuficienta cardiaca) sau apare scurtcircuit (hemoptizie). Solutia: tai cablul (ligatura) sau il blochezi (embolizare) — dar doar daca baia are deja curent propriu (AP functionala). Uneori, acelasi cablu alimenteaza si garajul vecinului din spate (sechestr intralobar contralateral) — aceeasi ramura aortica, doua infractiuni electrice.
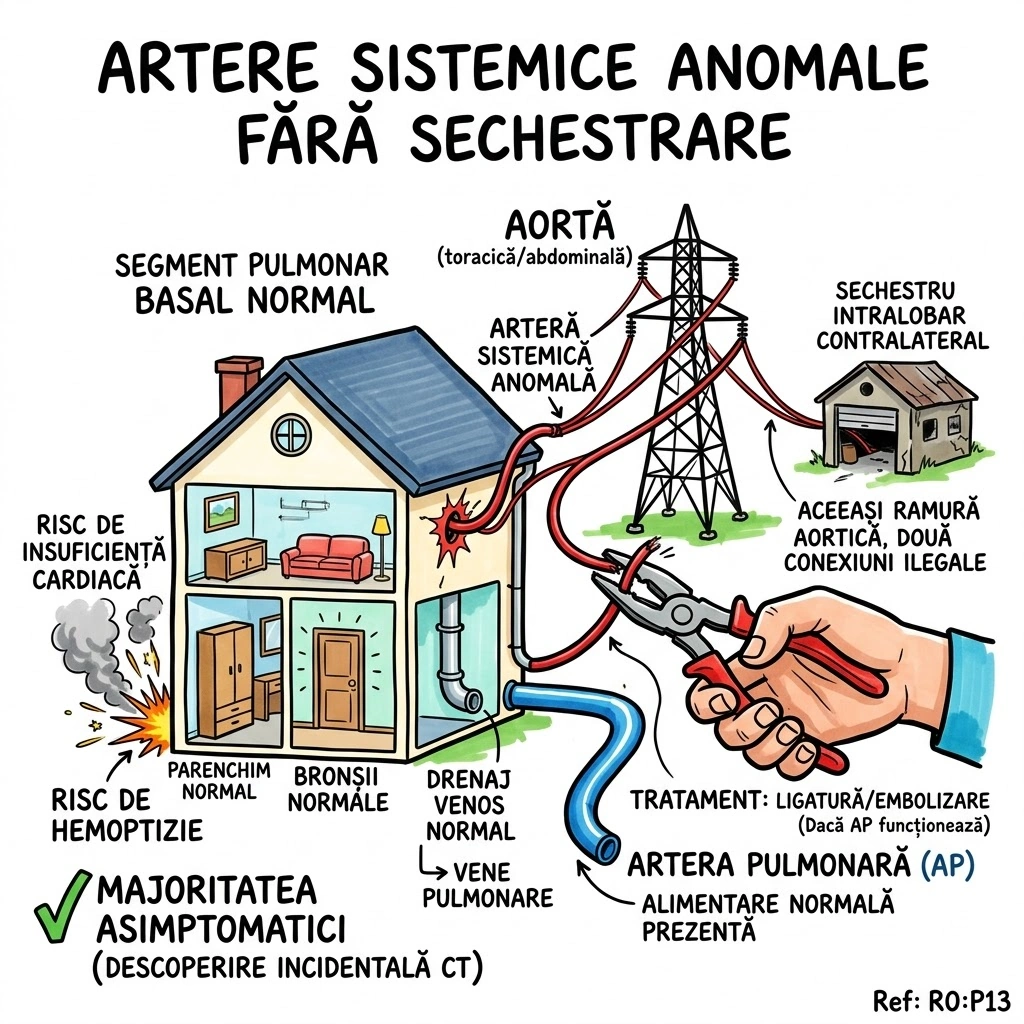
🥊 Ringul Comparatiilor: Artere sistemice anomale fara sechestrare sunt ca un cablu electric tras de la vecin — camera functioneaza normal, dar cu o sursa suplimentara ilegala. Sechestrul (p12) e ca un garaj construit fara autorizatie cu curent doar de la vecin — camera e complet dependenta de sursa externa si nu are propria instalatie (fara comunicare bronsica). Diferenta-cheie: aici plamanul e normal, acolo e dezorganizat.
plamanul e normal — bronsii la altar,
ligatura sau embolizare — rezolvare,
cu sechestrul contralateral — posibila pereche-nvoire.
Ce Memoram: Recapitulare completa a tuturor entitatilor congenitale bronhopulmonare: anomalii bronsice (incidentale, risc infectie), atrezie bronsica (dop mucos 80% + air trapping 90%), ELC (detresa neonatala, rezectie), chist bronhogenic (0-80 HU, infectie 75%), CCAM (5 tipuri, tip 1 = 65%), MAV (THH 35-67%, mortalitate 50% fara tratament), scimitar (vena curbata → VCI, 4 componente), sechestr (aortografie obligatorie preoperator).
Sinteza completa a capitolului: Anomalii bronsice (brons traheal, brons cardiac accesoriu, izomerism) — de regula incidentale; risc crescut de infectie si bronsectazie. Atrezia bronsica — hiperlucenta + dop mucos distal (80%) + air trapping (90%); lobul superior stang cel mai frecvent afectat. Emfizem lobar congenital — prezinta ca detresa respiratorie neonatala; supradistensie lobara marcata; rezectie frecvent necesara. Chist bronhogenic pulmonar — rotund, bine delimitat; atenuare CT variabila (0-80 HU); infectie in 75% din cazuri; risc de confuzie cu masa solida la valori CT >40 HU. CCAM/CPAM — clasificare in 5 tipuri (0-4); tipul 1 cel mai frecvent (65%); tratament: excizie lobara; risc rar de carcinom bronhiolo-alveolar la adulti. MAV pulmonare — 35-67% in context THH (Osler-Weber-Rendu); embolizare cu coils pentru artera aferenta >3 mm; complicatii grave: AVC paradoxal, hemoragie, hemotorax; mortalitate 50% fara tratament. Sindrom scimitar — dextropozitie cardiaca + vena scimitar paralela marginii drepte a cordului → VCI; cardiopatii in 25%. Sechestr bronhopulmonar — intralobar (adult, infectie frecventa, vena pulmonara drenaj) vs extralobar (sugar, infectie rara, vena sistemica drenaj); aortografie preoperatorie obligatorie.
Sala de examen final — un coridor cu 8 usi, fiecare etichetata cu o entitate congenitala. Usa 1 (Anomalii Bronsice): pig bronchus 0,1%, cardiac accesoriu 0,1%, izomerism cu asplenie/polisplenie. Usa 2 (Atrezie Bronsica): dop mucos 80%, hiperlucenta 90%, lob superior stang. Usa 3 (ELC): balon neonatal, detresa respiratorie prima luna, rezectie. Usa 4 (Chist Bronhogenic): borcan cu 0-80 HU, infectie 75%, perete invizibil. Usa 5 (CCAM): bloc cu 5 tipuri, tip 1 = 65% chisturi >2 cm, excizie lobara. Usa 6 (MAV): scurtatura vasculara, THH 35-67%, coils >3 mm, mortalitate 50% fara tratament. Usa 7 (Scimitar + Anomalii Vasculare): sabie curbata → VCI, hipoplazie + drenaj anomal. Usa 8 (Sechestr): gratar ilegal, aorta furnizor, aortografie inainte de orice operatie. Treci prin toate 8 usile — ai terminat capitolul.
Examenul Final la Universitatea Congenitala: 8 intrebari, fiecare cu un cuvant-cheie. Intrebarea 1: "Pig bronchus" — 0,1%, perete traheal drept. Intrebarea 2: "Dop mucos" — atrezie bronsica, 80%, lob superior stang. Intrebarea 3: "Balon neonatal" — ELC, prima luna, rezectie. Intrebarea 4: "Borcan 0-80 HU" — chist bronhogenic, infectie 75%. Intrebarea 5: "5 tipuri de apartamente" — CCAM, tip 1 = 65%. Intrebarea 6: "Coils >3 mm" — MAV, THH, mortalitate 50%. Intrebarea 7: "Sabie curbata" — scimitar, vena → VCI, 4 componente. Intrebarea 8: "Aortografie inainte de operatie" — sechestr, hemoragie fatala. Nota de trecere: 8/8. Nicio intrebare optionala in medicina congenitala.
🥊 Ringul Comparatiilor: Leziunile congenitale pulmonare seamana cu un joc de carti in care fiecare carte are un defect unic — dar unele carti se amesteca: sechestrul poate coexista cu CCAM (leziune hibrida), scimitarul include drenaj venos anomal, iar ELC nerecunoscut devine atrezie bronsica la adult. Diferenta fata de un joc de carti normal: aici, cartile nu se amesteca aleatoriu — se grupeaza in familii anatomice (bronsice, parenchimatoase, vasculare).
balon neonatal si borcan — le percep,
CCAM cinci tipuri si MAV cu coils,
scimitar si sechestr — aortografia foils.